Vi leser og hører stadig om at helsepersonell må ha mer kompetanse; det være seg samhandlingskompetanse, kompetanse i palliasjon, kommunikasjon eller dokumentasjon. Det kan være lett å påpeke at roten til utilstrekkelig pleie, omsorg og behandling i helse- og omsorgstjenester i Norge skyldes for lav kompetanse, og svaret blir også fort at vi må sette av mer tid og penger til kompetanseheving. Vi sender helsepersonell på kurs i ulike tema, får organisert internundervisning, eller finansierer eller bidrar på annen måte til at eksisterende helsepersonell får ta videre utdanning. Viktige innvendinger til denne praksisen er: Hvilke kurs og utdanninger velges ut, hvordan benytter vi kompetansen helsepersonell tilegner seg på kurs og utdanning, og hvordan sikrer dette eventuelt at pasientene får den helsehjelpen de har krav på? Mange helse- og omsorgstjenester i Norge er opptatt av disse spørsmålene og lager derfor strategiske kompetanseplaner og evaluerer også hvorvidt tiltakene de setter i gang fører til forbedring. Men det å få en kunnskapsbasert oversikt over hvilken kompetanse man faktisk trenger innen sin helse- og omsorgstjeneste kan allikevel virke ganske vanskelig for mange, og det er dette vi skal utforske nærmere i denne artikkelen.
Det har inntil nylig vært forsket lite på kompetanse i helse- og omsorgstjenester i kommunene i Norge. Det har vært forsket lite på hva vi trenger av kompetanse for å møte pasientenes behov for helsehjelp og det har vært forsket lite på om kommunene har den kompetansen som trengs tilgjengelig.
Tekstboks 1
Forventet kompetanse i helse- og
omsorgstjenester i kommunen
- Overordnede
prinsipp: faglig forsvarlighet og omsorgsfull hjelp, pasientsikkerhet,
kvalitetssikring, egenmestring og brukermedvirkning - Kjernekompetanse:
folkehelse, helsefremming, forebygging, tidlig intervensjon, behandling,
omsorg, akutt hjelp og rehabilitering - Kompetanse
relatert til samarbeid og interaksjon: samarbeid, tverrfaglighet,
pasientforløp, flerkulturell forståelse - Spesifikk
kompetanse: følge opp legemiddelbehandlingen ved å observere virkninger/
manglende effekt/bivirkninger, vurdere og rapportere endringer i pasientens
tilstand, legge til rette for forskning, arbeide kunnskapsbasert, håndtere
velferdsteknologi, kunnskap om lokale helseutfordringer og epidemiologi (1)
I denne artikkelen beskriver jeg tre forskningsstudier som tar for seg behovet for kompetanse, og hvilken kompetanse som er tilgjengelig i helse- og omsorgstjenester i kommunene.
Regjeringen setter den overordnede standarden for hvilken helsehjelp befolkningen skal få, og også krav til kompetanse i den norske helse- og omsorgstjenesten. En litteraturstudie som sammenligner myndighetenes krav til kompetanse opp mot hva forskning sier om tilgjengelig kompetanse, viser at det er en stor forskjell mellom disse i norske helse- og omsorgstjenester (1). Regjeringen viser gjennom meldinger til Stortinget, lover og forskrifter for helse- og omsorgstjenester at de forventer et bredt spekter av kompetanse. Et utdrag av hva regjeringen forventer av kompetanse tilbake fra 2006 og fram til 2015 finnes i tekstboks 1.
Samlet sett er myndighetenes kompetanseforventinger ambisiøse, da de strekker seg mellom ulike fagfelt, fra helsefremming og forebygging til akutt hjelp, og går i dybden på felt som blant annet legemiddelhåndtering. Ingen av de offentlige dokumentene som er gjennomgått i den nevnte litteraturstudien spesifiserer hvilken yrkesgruppe i helse- og omsorgstjenesten som skal være i besittelse av den forventede kompetansen, dermed heller ikke hvordan den skal fordeles mellom yrkesgrupper. Det er helse- og omsorgspersonell som samlet gruppe som skal ha den forventede kompetansen. Videre ser litteraturstudien på hva forskning sier om tilgjengelig kompetanse i helse- og omsorgstjenester i kommunene, se tekstboks 2.
Hvis vi sammenligner listen over forventet kompetanse (tekstboks 1) og tilgjengelig kompetanse (tekstboks 2) ser vi at helse- og omsorgspersonell i kommunene oppfyller mange av punktene av den forventede kompetansen. Det er allikevel et gap mellom forventinger til kompetanse og det som forskning viser at vi har tilgjengelig; altså et mulig behov for mer kompetanse i helse- og omsorgstjenester i kommunen. Ifølge denne litteraturstudien kan det se ut som om kommunene mangler kompetanse på følgende områder:
Tekstboks 2
Tilgjengelig kompetanse i helse- og omsorgstjenester i kommunen
Alle grupper helse- og omsorgspersonell i kommunene ser ut til å ha kompetanse i:
- Kjernekompetanse: assistanse i forhold til dagliglivets aktiviteter, medisinsk og sykepleieteoretisk kunnskap
- Kompetanse relatert til samarbeid og interaksjon: samarbeid med pasient og pårørende
- Spesifikk kompetanse: kunnskap om det spesielle ved helse- og omsorgstjenester i kommunen, for eksempeltjenester og fordeler tilgjengelig for pasienter, og bruk av IKT
Sykepleiere i helse- og omsorgstjenester i kommunen har i tillegg følgende kompetanse:
- Overordnet forutsetning: bred erfaring som sykepleier, mental styrke og selvtillit til å ta avgjørelser på egen hånd, sykepleiervurderinger og tekniske ferdigheter
- Kompetanse relatert til samarbeid og interaksjon: pedagogisk kompetanse og ledelse i forhold til annet helse- og omsorgspersonell
- Spesifikk kompetanse: kunnskapsbasert praksis og medisinhåndtering (1)
- pasientsikkerhet og kvalitetssikring
- folkehelse, helsefremming, forebygging, tidlig intervensjon, behandling, akutt hjelp, rehabilitering og egenmestring
- pasientforløp og flerkulturell forståelse
Selv om regjeringen setter standarden for hvilken helsehjelp som skal gis og hvilken kompetanse som kreves, påvirkes også kompetansekravene sterkt av helsepersonellet selv, og ikke minst pasienter og pårørende. Etter at det mulige kompetansegapet var tegnet, ønsket forskerne som gjennomførte litteraturstudien å gå videre ved å undersøke hva helsepersonell, fageksperter og pårørende forventer at helsepersonell skal ha av kompetanse for å møte syke eldre pasienters behov i helse- og omsorgstjenestene i kommunene. Det er riktignok flere pasientgrupper i helse- og omsorgstjenestene enn eldre, men studiens framgangsmåte kan brukes som eksempel på hvordan vi systematisk kan hente fram hva som er forventet av kompetanse i en tjeneste. I neste studie konsulterte forskerne 42 eksperter innen eldreomsorg (erfarne sykepleiere, hjelpepleiere, ledere, lærere, forskere og pårørende) i én runde med intervju og to runder med spørreskjema for å komme fram til en enighet om hva som er den viktigste kompetansen helse- og omsorgspersonell må besitte for å gi god helsehjelp til syke eldre i kommunene (2). Resultatet ble at helse- og omsorgspersonell trenger kompetanse innenfor følgende områder: Helsefremming og forebygging, behandling, palliasjon, etikk og lovverk, vurdering og handling, dekke grunnleggende behov, kommunikasjon og dokumentasjon, ta ansvar og vise handlekraft, samarbeid, og holdninger overfor eldre. Studien fant at helse- og omsorgspersonell trenger bred generalistkompetanse for å møte dagens behov for helsehjelp i kommunene, men også avansert og spesialisert kompetanse, i samsvar med de høye forventingene til kompetanse som regjeringen krever, som vist i litteraturstudien (2).
Forskjellen fra litteraturstudien av offentlige dokument var at denne studien var mer spesifikk i forhold til hva slags kompetanse helsepersonell bør besitte. Når det gjelder demensomsorg og alderspsykiatri spesielt, kom ekspertene fram til at helsepersonell må ha kompetanse i «sykdommer hos eldre; geriatri og alderspsykiatri generelt», «demens, depresjon og delirium; patologi, forekomst og behandling av disse sykdommene», «tillitsskapende tiltak for å redusere bruk av tvang», foruten mange andre områder som dekker både somatikk og psykiatri.
To studier var nå gjennomført; en som så på overordnede krav til kompetanse, og en som så på kompetansekrav fra tjenestenes ståsted. Begge studiene konkluderte med at det trengs bred, men også avansert og spesialisert kompetanse. Den siste studien som nevnes her er en studie av tilgjengelig kompetanse i helse- og omsorgstjenester i kommuner i Norge (3). De nevnte forskerne utviklet et omfattende spørreskjema på grunnlag av forventet kompetanse som var kommet fram til gjennom de to tidligere studiene. Ni norske kommuner deltok i den første helhetlige kartleggingen av kompetanse i helsehjelp til syke eldre. Alt helsepersonell som jobbet i direkte pasientarbeid i sykehjem, hjemmesykepleie og omsorgsboliger ble invitert til å svare på spørreskjemaet, og blant dem som svarte var 35 prosent sykepleiere, 52 prosent helsefagarbeidere og ni prosent assistenter/ ufaglærte. Resultatene fra denne kartleggingen viste at helse- og omsorgspersonellet har mye kompetanse samlet sett og innenfor alle kategorier av forventet kompetanse. Sykepleiere hadde høyeste kompetanse, helsefagarbeiderehadde nest høyest kompetanse og assistenter hadde lavest kompetanse. Det var allikevel slik at selv om det var mye kompetanse totalt sett, så manglet alle grupper av helse- og omsorgspersonell, også sykepleiere, en del kompetanse på følgende områder:
- sette i gang påkrevd sykepleietiltak til rett tid
- palliativ kartlegging med verktøy som Liverpool Care Pathway og Edmonton Systematic Assessment System
- utføre jevnlige pasientobservasjoner som puls, blodtrykk, temperatur og respirasjonsfrekvens
- trening i avanserte prosedyrer som stell av sentralt venekateter, håndtere intravenøs pumpe, administrere intravenøse medikament, punktere via VAP, legge inn urinkateter, intramuskulær injeksjon, håndtere dren, ta blodprøve og håndtere EKG
- kontinuerlig sykepleiedokumentasjon som å utvikle og oppdatere sykepleieplan, skrive sykepleierapport for utskrivelse/overføring av pasient, og oppdatere IPLOS (3)
Det er flere begrensinger i denne kartleggingen av kompetanse, som for eksempel at det ikke er et representativt utvalg av norske kommuner som er med, at en svarprosent på 35 prosent er relativt lav, og at det er første gang spørreskjemaet utprøves. Resultatene fra kartleggingen vil dermed i beste fall kun være en indikasjon på at det er kompetansemangler i helse- og omsorgstjenester i de ni deltakende kommunene i studien. Oppsummert kan resultatene indikere at det mangler kompetanse på kliniske områder innen sykepleiefaget som kan oppsummeres i følgende:
- gjøre de riktige pasientobservasjonene
- gjenkjenne sykdomsforverring
- sette i gang riktig sykepleietiltak til rett tid
- håndtere omfanget av prosedyrer som kan forventes
- dokumentere sykepleie
Denne indikerte kompetansemangelen i noen helse- og omsorgstjenester i Norge kan nok delvis forklares med at pasientene har blitt sykere og trenger mer behandling og helsehjelp etter innføringen av Samhandlingsreformen. En rapport fra 2013 konkluderte med at norske kommuner ikke hadde tilbudt eller lagt til rette for kompetanseheving for å sikre tilstrekkelig kompetanse for å møte dagens komplekse behov for helsehjelp i kommunene (4). Dette er nå noen år siden og det er gode muligheter for at nye kompetansekartlegginger ville vist høyere kompetanse totalt sett, og mellom de ulike yrkesgruppene.
Det kan allikevel se ut som norske kommuner har en kompetanseutfordring ettersom loven krever tilstrekkelig kompetanse til å utføre faglig forsvarlig og omsorgsfull hjelp i tråd med pasientenes behov for helsehjelp (5), og forskning peker i retning av at kommunene ikke har tilstrekkelig kompetanse (1-3). For å begynne på arbeidet med å tette kompetansegapet er det etter min mening viktig å basere planer, strategier og ikke minst tiltak på analyser av hvilken kompetanse som faktisk mangler i helse- og omsorgstjenestene. Her kan modellen til noen finske sykepleieforskere være til hjelp. Denne modellen er enkel og viser at man først bør stadfeste hvilken kompetanse man trenger i en tjeneste (slik vi gjorde i studie 1 og 2), deretter bør man kartlegge kompetansen man har tilgjengelig (slik vi gjorde i studie 3), for så å finne fram til kompetansehullene ved å sammenligne det man trenger av kompetanse med det man faktisk har (6) (figur 1). Ved å jobbe systematisk og analysere fram kompetansehull på denne måten har ledere i helse- og omsorgstjenester i kommunene mulighet til å svare på spørsmålene: Hva bør vi egentlig kunne og hvordan finne ut av det?
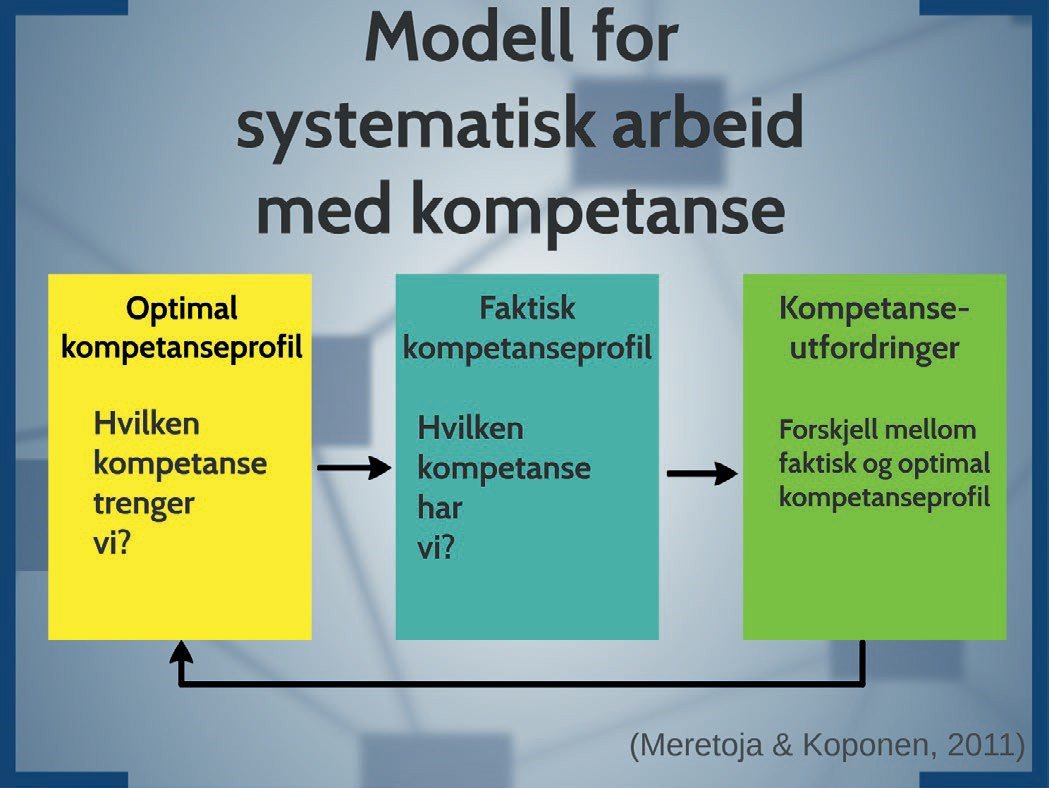
Figur 1. Modell for systematisk arbeid med kompetanse
Referanser
-
1Bing-Jonsson PC, Bjørk IT, Foss C. The competence gap in community elderly care: Imbalance between expected and actual nursing staff competence. Nordic Journal of Nursing Research. 2015
-
2Bing-Jonsson PC, Bjørk IT, Hofoss D, Kirkevold M, Foss C. Competence in advanced older people nursing: development of ‛Nursing older people – Competence evaluation tool’. International Journal of Older People Nursing. 2015;10:59-72.
-
3Bing-Jonsson PC, Hofoss D, Kirkevold M, Bjørk IT, Foss C. Sufficient competence in community elderly care? Results from a competence measurement of nursing staff. BMC Nursing. 2016;15(5).
-
4Gautun H, Syse A. The Coordination Reform. How do community health services receive the increased amount of patients submitted from hospitals? [In Norwegian]. NOVA – Norwegian Social Research, 2013.
-
5Helse- og omsorgsdepartementet. LOV 1999-07-02 nr 64: Lov om helsepersonell m.v. (helsepersonelloven). In: Omsorgsdepartementet H-o, editor. Oslo: Helse- og omsorgsdepartementet; 1999.
-
6Meretoja R, Koponen L. A systematic model to compare nurses’ optimal and actual competencies in the clinical setting. J Adv Nurs. 2012;68(2):414-22.