Ill.foto: Adobestockphoto
Normale
aldringsprosesser gjør at kroppens ulike organer, inkludert hjernen, tåler
mindre alkohol enn i yngre år, mens kulturelle endringsprosesser har gjort at
alkoholforbruket relativt sett har økt mest i de eldre aldersgruppene.
Helsemyndighetene i Norge og internasjonalt har i mange år anbefalt generell
kartlegging av alkoholforbruk, og gjennomføring av korte intervensjoner
(behandlingstiltak) hvis tegn på risiko eller skade avdekkes. Slike tiltak er
ekstra relevant hos eldre, nettopp på grunn av effektene av normal aldring, økt
forekomst av sykdommer og bruk av flere medikamenter. Likevel snakkes det
(like) lite om alkohol i sammenheng med helseproblemer hos eldre som hos den
generelle befolkningen.
Ut fra slike
betraktninger burde vi i helsevesenet generelt, og fastleger spesielt, snakke
mer om alkohol med våre aldrende pasienter. Så hva kan den manglende
oppmerksomheten skyldes? Og burde vi gjøre noe for å bli bedre? Fastlegene jeg
intervjuet i min egen forskning mente de spurte om alkohol for sjelden, men de
ga også mange eksempler på konkrete situasjoner hvor de hadde spurt. Eksemplene
handlet blant annet om søvnvansker, angst og depresjon, fordøyelsesplager, ulykker,
gjentatte sykemeldinger, høyt blodtrykk og forhøyete leverprøver. De opplevde
det lettere å spørre (men vanskeligere å huske på det) hvis de kunne koble
spørsmålet til slike vanlige helseproblemer. Hvis pasienten var i en vanskelig
livssituasjon eller hadde tegn på alvorligere problemer med alkohol, var det
lettere å se at alkohol kunne være relevant, men vanskeligere å spørre av frykt
for å såre eller støte pasienten fra seg. Generelt var det lettere å snakke om alkohol når det var
koblet til et relevant helseproblem eller en konkret bekymring, eller hvis det
var en rutinesituasjon som for eksempel førerkortvurderinger eller svangerskap.
Vi har beskrevet dette som pragmatisk case-finding.
Pragmatisk
case-finding innebærer først og fremst å snakke om alkohol med pasienter ut fra
at det kan være relevant for akkurat denne pasienten, ikke som en generell
kartlegging. Kartlegging av alle kan høres intuitivt fornuftig ut, men både
erfaring og forskning har vist at dette i liten grad fungerer i praksis. Men
pasientene oppsøker fastlegen og andre aktører i helsetjenesten for å få hjelp,
både når de er bekymret for sykdom og når de trenger hjelp til behandling og
mestring av helseproblemer. Svært mange helseproblemer kan utløses eller
forverres av for høyt alkoholforbruk. På grunn av de fysiologiske
aldersforandringene og økt hyppighet av sykdommer og helseproblemer, er dette
enda viktigere for eldre. I tillegg kommer økt mulighet for samvirke mellom
alkohol og medikamentbruk. Likevel er det god dekning for å si at vi (fastleger
og andre i helsevesenet) snakker mindre om alkohol med eldre enn med yngre
pasienter.
Pragmatisk case-finding hos fastlegen
Når det
er klinisk relevant – noe har allerede skjedd
- For
eksempel søvnvansker, angst/depresjon, tapsopplevelser, ulykker, svimmelhet,
slapphet, ensomhet, hjerterytmeforstyrrelser, høyt blodtrykk, gjentatte
infeksjoner, forhøyede leverprøver
Når det
er relevant av andre grunner – forebyggende
- Myndighetsutøvelse
(førerkort), samtaler om helse og livsstil, livsfaseendringer (pensjonering)
Men hvor går egentlig
grensen for hva som er et skadelig forbruk? Det kan vi faktisk ikke vite.
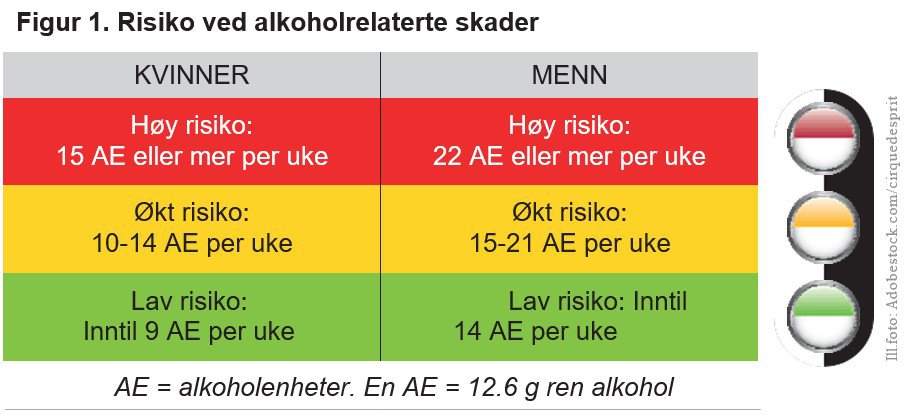
Anbefalte grenser, som for eksempel grønn sone 14/9 enheter (menn/kvinner) per
uke bygger på tilgjengelig forskning og angir grensen for risiko for
alkoholrelaterte helseproblemer hos friske voksne, på gruppenivå. Men også på
dette området er det stor variasjon mellom mennesker, og stor variasjon hos den
enkelte over tid. Alle vet at det kan være stor forskjell på hva jeg tåler og
hva du tåler, og ved nærmere ettertanke vet de fleste at det som går bra ved en
anledning kan være alt for mye ved en annen anledning. Alder, livskriser og helseproblemer
påvirker våre egne grenser, og gjør at vi tåler mindre etter som tiden går. I
England og Wales har de redusert anbefalingene for menn til samme nivå som for
kvinner, og de anbefaler nå en grense for begge kjønn på max 8 alkoholenheter
per uke (de reduserte til 12 UK-enheter (8 g ren alkohol) som tilsvarer cirka 8
alkoholenheter (12.6 g ren alkohol) på norsk). Ved en del helseproblemer og
svekkelser kan også forbruk på dette nivået være uheldig. Et svært viktig poeng
her er at vi ser ikke kun etter helseproblemer som kan skyldes alkohol, men
også helseproblemer av andre årsaker hvor alkohol kan være en kompliserende
faktor. Alt dette kan vi sammenfatte som mulige alkoholrelaterte
helseproblemer.
Eksempler på mulig alkoholrelaterte helseproblemer
- Depresjon
- Kognitiv svikt
- Livskriser
- Høyt blodtrykk
- Svimmelhet
- Dårlig regulert diabetes
- Søvnforstyrrelser
- Angst
- Skader
- Samlivsproblemer
- Fordøyelsesplager
- Hjerterytmeforstyrrelser
- Legemiddelbruk – mange legemidler og/ eller vanedannende legemidler
Noe av problemet er
at vi holder oss med noen fastlåste forestillinger eller bilder, enten vi er
pasienter, leger eller annet helsepersonell. Alkohol er vårt vanligste
rusmiddel, og i en norsk sammenheng vil de fleste fastleger og de fleste
pasienter være brukere av alkohol. Men mange, både pasienter og fastleger,
tenker ikke på alkohol som et rusmiddel på linje med andre rusmidler. Rus er
noe de andre, de få, de med alvorlige problemer, de uten kontroll, de som har
falt utenfor, driver med. Mens alkohol er en kilde til hygge, avslapning, og gode
fellesskap. En slik forestilling klarer de fleste å opprettholde selv om alle
har noen i sin bekjentskapskrets eller på arbeidsplassen som har utviklet mer
alvorlige problemer.
Vi har noen fordommer
om hvordan alkoholproblemer eller alkoholisme arter seg. Disse bygger på
forestillinger om at det er to ulike typer mennesker; vi mange som kan nyte
alkohol på forsvarlig vis, og de få som er misbrukere eller avhengige. Men i
virkeligheten er dette en glideskala, ikke to ulike kategorier, og de fleste
alkoholrelaterte helseproblemer oppstår hos mennesker uten avhengighet eller
tradisjonelt misbruk. I en kultur hvor de fleste drikker mye mer enn for en
generasjon siden, vil en person med alkoholrelaterte helseproblemer til
forveksling ligne oss selv. Jo mindre vi reflekterer over eget forbruk, desto
dårligere blir vi til å kjenne igjen kliniske situasjoner hos pasienten hvor
alkoholforbruket kan være. Fordommene våre om hvordan alkoholproblemer arter
seg styrer da i stor grad hva vi ser etter hos pasientene, i stedet for at vi
ser etter om pasienten har et helseproblem hvor det er mulig at alkohol kan
spille en rolle.
For det andre har vi et sett fordommer overfor eldre.
Vi har vanskelig for å forestille oss at eldre kan ha et uheldig alkoholforbruk
hvis det ikke foreligger tydelige tegn på dette. Og hvis det foreligger
tydelige tegn, vil ofte både vi og pasienten ha forestillinger om at det er
svært vanskelig å få til endring. Disse forestillingene fører til lav
oppmerksomhet, taushet og manglende tro på endring. Dette er svært
bekymringsfullt, da vi her snakker om en pasientgruppe hvor risikoen for
negative effekter er stor og derfor potensialet for å oppnå positive effekter
av reduksjon eller avhold er stort. Det er alltid viktig å snakke om alkohol
med pasienter med for eksempel søvnvansker eller høyt blodtrykk eller
fallskader, men det er faktisk enda viktigere hvis pasienten er eldre.
de fleste alkoholrelaterte helseproblemer oppstår hos mennesker uten avhengighet eller tradisjonelt misbruk
Listen over
alkoholrelaterte helseproblemer er svært lang, og i noen artikler oppgis det at
et par hundre tilstander i ICD-10 kan forårsakes av eller forverres av alkohol.
Slik telling er mindre interessant når det kommer til stykket. Det viktige er å
tenke på alkohol ved mange ulike helseproblemer. Hvis pasienten drikker
alkohol, er det verdt å avklare om alkohol kan spille en rolle. Jo høyere
forbruket er over anbefalte grenser, jo større sannsynlighet er det for at
alkohol har innvirkning. Men desto eldre og svakere pasienten er, desto lavere
forbruk kan spille en rolle, også når forbruket ligger lavere enn anbefalte
grenser. Det er viktig å huske på at de anbefalte grensene handler om friske
voksne.
Det er vanskelig å gi
konkrete oppskrifter for hvordan en skal spørre om alkohol. Gode eksempler
finnes i Sven Wåhlins bok Alkohol – en
fråga för oss i vården. Det helt sentrale er at en faktisk spør om alkohol,
og jo oftere en gjør det, jo flinkere blir en til å spørre på en åpen,
ikke-fordømmende måte. Det viktigste er å få en god samtale med pasienten, ikke
å få alle til å drikke mindre. De som opplever at dette ble snakket om på en
god måte, vil også i større grad tenke videre selv. Alt som bidrar til
reduserte helseplager hos den eldre er positivt. Vi må gjøre det til noe helt
normalt å spørre om alkohol. Det vil også over tid bidra til økt kunnskap hos
eldre og hos befolkningen generelt om sammenhenger mellom alkoholforbruk og
helse. En kombinasjon av nyansert offentlig debatt om temaet og gode samtaler
på legekontorene vil sammen bidra til endring over tid i hvordan vi tenker om
alkohol og helse.
Skrevet av Torgeir Gilje Lid, Fastlege og postdoktor. Regionalt kompetansesenter for rusmiddelforskning, Helse Vest Allmennmedisinsk forskningsenhet, Uni Research Helse.