Palliasjon betyr lindring, og er betydningsfullt for alle som ikke kan bli friske av sin sykdom. Målet med behandling, omsorg og pleie er da å legge til rette slik at personen kan leve så godt som mulig med sykdom. Livskvalitet, lindring av ubehagelige symptomer og god omsorg i livets siste fase, er viktige mål for palliasjon.
Demenstilstanden vil gradvis påvirke personens evne og mulighet til å gi uttrykk for egne ønsker og behov. Derfor er det viktig å snakke sammen om fremtiden mens personen med demens fremdeles kan. En forhåndssamtale er en samtale mellom pasienten og helsepersonell om pasientens verdier, ønsker og behov for behandling, omsorg og pleie i fremtiden.
Demensforløpet
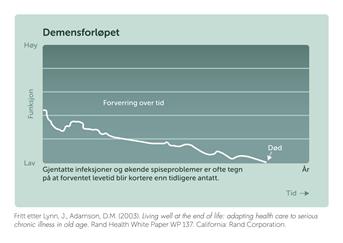
Demensforløpet er ofte annerledes enn andre sykdomsforløp. Det er store individuelle forskjeller, men personer med demens har ofte et lavt funksjonsnivå over tid.
Samtidig med at funksjonene gradvis blir dårligere, vil det kunne være dager der personen har ekstra nedsatt funksjon og for eksempel bare vil sove eller ikke vil spise. Neste dag er personen som før igjen. En kan si utviklingen av demens ikke går i en rett linje, men at det svinger.
Ved mild og moderat grad av demens vil livsforlengelse være viktig og hovedfokus må være å opprettholde det personen allerede kan, som fysiske, kognitive og språklige funksjoner.
Etter hvert som sykdommen utvikler seg vil det å opprettholde funksjoner fremdeles være viktig, men hovedfokus flyttes mot livskvalitet og symptomlindring. Sent i forløpet vil livskvalitet og symptomlindring være det viktigste.
Støtte til pårørende er avgjørende i hele demensforløpet, også etter at personen med demens er død. De ulike målene for behandling, omsorg og pleie kan være aktuelle samtidig, men prioriteringen vil endres etter hvert som sykdommen utvikler seg.
Lær mer om palliasjon her
Palliasjon: Lindrende behandling og omsorg Våre temasider om palliasjon
Palliasjon og demens for helse- og omsorgsarbeidere. E-læring som skal
gi kunnskap om palliativ behandling til personer med demens.
Palliasjon og demens for leger. E-læring godkjent av Den Norske Legeforening.
Demensboka – Lærebok for helse- og omsorgspersonell, kapittel 26, Lindrende demensomsorg.
