Hovedbudskap
• Dagaktivitetstilbudene oppleves å ha høy kvalitet og gir pårørende god avlastning.
• Hjemmesykepleie kan gi pårørende trygghet og opplevelse av delt ansvar, men kan oppleves som utilstrekkelig og lite individuelt tilpasset, særlig av ektefeller som lever sammen.
• Deltakelse på pårørendeskoler oppleves ulikt og passer ikke nødvendigvis for alle.
• Avlastnings- og langtidsopphold i sykehjem synes å ha forbedringspotensiale knyttet til kvalitet, fleksibilitet og individuell tilrettelegging.
Forfatterne
Signe Tretteteig. Sykepleier, phd. Forsker og prosjektkoordinator, Nasjonalt senter for aldring og helse
signe.tretteteig@aldringoghelse.no
Kirsten Thorsen. Psykolog, dr.philos., professor emerita, Nasjonalt senter for aldring og helse/ Oslo Metropolitan University
kirsten.thorsen@aldringoghelse.no
Anne Marie Mork Rokstad. Sykepleier, ph.d., professor, Nasjonalt senter for aldring og helse/ Høgskolen i Molde
anne.marie.rokstad@aldringoghelse.no
Artikkelen til nedlasting/utskrift
Pårørendes erfaringer av kvalitet i helse- og omsorgstjenester til personer med demens og pårørende
Sammendrag
Bakgrunn: Det har de siste årene vært en stor satsing på å utvikle og styrke demensomsorgen i Norge. Ett av målene er at personer med demens og pårørende skal få dekket sine individuelle behov ved tjenester preget av høy kvalitet, fleksibilitet og individuell tilrettelegging.
Hensikt: Studiens hensikt var å få økt kunnskap om pårørendes opplevelser av helse- og omsorgstjenester til personer med demens og pårørende over tid.
Metode: Studien har et kvalitativt longitudinelt casestudiedesign. Data er samlet inn gjennom tre omganger over en to-års periode, med narrative dybdeintervjuer med fem pårørende; tre ektefeller og to voksne barn.
Hovedfunn: Pårørende opplevde at dagaktivitetstilbudene hadde høy kvalitet og ga god avlastning, mens avlastnings- og langtidsopphold i sykehjem hadde forbedringspotensiale knyttet til kvalitet, fleksibilitet og individuell tilrettelegging. Deltakelse på pårørendeskoler opplevdes ulikt. Hjemmesykepleie ga de voksne barna i studien trygghet og opplevelse av delt ansvar, men opplevdes som utilstrekkelig og lite individuelt tilpasset for ektefeller, særlig ved alvorlig demens.
Konklusjon: Pårørendes behov for og opplevelse av helse- og omsorgstjenester er varierende. Pårørende kan oppleve at dagaktivitetstilbudet i høy grad dekker deres behov, mens pårørendeskoler, hjemmesykepleie, avlastnings- og langtidsopphold i sykehjem kan være mindre fleksible og mindre tilpasset individuelle behov hos personen med demens og/eller pårørende.
Nøkkelord: demens, pårørendeomsorg, helse- og omsorgstjenester
Summary
Background: In recent years, a major effort to develop dementia care has been made in Norway. Services with high quality, flexibility and the potential for individual adaptation should be available to meet the needs of people with dementia and their family caregivers.
Aim: To examine family caregivers’ experiences of health and care services provided to individuals with dementia and their family caregivers over time.
Method: The study has a qualitative longitudinal case study design based on repeated, individual in-depth narrative interviews with three spouses and two adult children over a two-year period.
Main findings: Family caregivers’ needs for and experiences of health care services vary. They perceive that day care can be high quality and provide good relief, while respite and long-term stays in nursing homes have potential for improvement. Participation in family-support classes can be experienced differently and does not necessarily suit everyone. Home care, especially home-based nursing, can be perceived as insufficient and not individually adapted, especially for those in the later stages of dementia. The adult children not living with the family member with dementia seem to be more satisfied to share caregiving responsibilities with home-care service providers.
Conclusion: The participants experienced that day care services mainly meet their needs for respite and support, while family-support classes, home care, respite and long-term stays in nursing homes have potential to be more flexible and adapted to the individual needs of the person with dementia and/or the caregivers.
Key words: dementia, family caregivers, health care services
Innhold
Bakgrunn
Demenssyndromet fører til store utfordringer, ikke bare for de som har demens, men også for pårørende og helse- og omsorgsarbeidere (1). Mange pårørende til personer med demens gir omsorg over en lengre periode, noen gjennom hele døgnet (2). I Norge lever personer med demens i gjennomsnitt 8,1 år med sykdommen. De bor i gjennomsnitt seks av disse årene i eget hjem, der nitti prosent får hjelp av pårørende (3). Det betyr at pårørende ofte er en viktig støtte for personen med demens over tid. Etter hvert som sykdommen utvikler seg, mister personen med demens gradvis sin kognitive kapasitet til å ta kompliserte avgjørelser. Pårørende blir da gjerne den som støtter personen i ulike valg (4).
Forskning viser at mange pårørende opplever omsorgsrollen som belastende (5). De kan oppleve stress og belastning som inkluderer fysiske, psykiske, sosiale og økonomiske aspekter (6, 7) og har økt risiko for depresjon og angstsykdommer (8-11). I tillegg er søvnproblemer, konsentrasjonsvansker, nedsatt energinivå og bekymringer vanlige helseutfordringer hos pårørende (12).
For mange pårørende blir omsorgen og støtten de gir etter hvert et samarbeid mellom dem og profesjonelle omsorgsgivere. Tjenester gitt til personen med demens kan derfor også være en støtte for pårørende. Eksempler på dette er hjemmesykepleie og dagaktivitetstilbud som kan oppleves som avlastende, da det gir pårørende hjelp med omsorgsoppgavene og noen å dele ansvaret med (13-15).
Det har de siste årene vært en stor satsing på å utvikle og styrke demensomsorgen i Norge gjennom regjeringens Omsorgsplan 2020, to demensplaner, en nasjonal veileder om pårørendearbeid for helse- og omsorgspersonale og en kvalitetsreform for eldre (Meld. St. 15) (12, 16-18). Målet har vært å skape en helse- og omsorgstjeneste der brukerens og pasientens behov står i fokus i tjenester preget av kvalitet, fleksibilitet og tilpassing til individuelle behov. Denne satsingen har blant annet ført til økning i antall dagaktivitetstilbud og flere pårørendeskoler i kommunene, samt systematisk arbeid med kvalitet og organisering av kommunale helse- og omsorgstjenester til personer med demens. Som en del av demensplansatsingen kom det i 2017 en Nasjonal faglig retningslinje for demens som danner en felles kvalitetsnorm på demensfeltet – både i kommune- og spesialisthelsetjenesten. Retningslinjen anbefaler at tjenester til personer med demens og pårørende skal være personsentrerte, helhetlige og godt koordinerte. Det vil si at alle tjenester skal legge til rette for å ivareta individuelle rettigheter, preferanser og behov (19). Denne brede satsingen på demensomsorg griper inn i alle helse- og omsorgstjenester til personer med demens. Men hvordan oppleves disse tjenestene av pårørende? Opplever de at tjenestene er preget av kvalitet, fleksibilitet og individuell tilrettelegging? Denne studien utforsker fem pårørendes erfaringer med kommunale tjenester gjennom to år.
Studiens hensikt
Studiens hensikt var å få økt kunnskap om pårørendes opplevelser av helse- og omsorgstjenester til personen med demens og de pårørende over tid.
Metode
Design
Studien har et kvalitativt longitudinelt casestudiedesign med narrativ tilnærming. Data er samlet inn gjennom individuelle dybdeintervjuer med fem pårørende til personer med demens (19). Narrative intervjuer var godt egnet til å få dypere kunnskap om et tema, da slike intervjuer inviterer til «fyldige fortellinger» av opplevelser, sammenhenger, overganger, refleksjoner og hvilken mening personene gir de ulike hendelsene over tid (20, 21). Casestudiedesign anses å være egnet til å gi bedre forståelse av komplekse sosiale fenomener gjennom å stille spørsmål om «hvordan» og «hvorfor». Casestudier gir et mer inngående datamateriale med detaljrikdom, nyanser og variasjon av de forhold som studeres (22). Forløpsstudier kan få fram både kontinuitet og endringer i opplevelser, valg og handlinger når demenssykdommen utvikler seg og utfordringene for pårørende endres. Over en tidsperiode på to år ble det gjennomført tre intervjuer med hver av de fem pårørende.
Lovverk og nasjonal retningslinje om demens (19) påpeker kommunens ansvar for å tilrettelegge tjenestene ut fra pasienters, brukeres og/eller pårørendes individuelle behov. De fem deltakerne i studien representerte pårørende med varierende bosituasjon, kjønn, alder, rolle og grad av demens hos den de var pårørende for. Pårørendes fortellinger er eksempler på ulike situasjoner og behov som kan øke vår forståelse av variasjonen og kompleksiteten i den enkeltes situasjon, og hvordan tjenester kan oppleves på ulike måter. Funnene i studien kan ikke generaliseres til pårørende i statistisk forstand, men gi verdifull kunnskap om erfaringer av individuelle forhold, relasjoner og reaksjoner som utfyller kunnskapen fra kvantitative studier.
Forskernes forforståelse
Forskerne forforståelse var preget av erfaringer fra praksis og kunnskaper fra tidligere forskning. Gjennom forskning om dagaktivitetstilbud hadde de fått en generell positiv opplevelse av tilbudet som en god tjeneste, også for pårørende. Siden denne studien handlet om å se på pårørendes opplevelser over tid, der dagaktivitetstilbud var ett av flere tilbud, måtte forskerne legge vekt på å utforske nye og mer komplekse sammenhenger der erfaringer av ulike tilbud, samspill og endringer over tid, var sentralt. Det innebar å være åpen for opplevelser av mangler og svakheter ved dagaktivitetstilbud og andre tjenester pårørende mottok. Forskerne la vekt på å anlegge et åpent syn på sine erfaringer og kunnskaper knyttet til pårørendes opplevelse av stress og belastning. Dette var nødvendig for å oppdage og utforske eventuelle positive sider ved pårørenderollen og tjenestene de mottok.
Utvalg
Fem pårørende – to menn og tre kvinner – utgjør studiens utvalg (se tabell 1). De ble rekruttert fra deltakere i studien: Effects and Costs of a Day Care Centre Program Designed for People with Dementia-A 24 Month Controlled Study (ECOD-studien). ECOD-studien hadde til hensikt å undersøke effekter av og kostnader ved dagaktivitetstilbud til personer med demens ved bruk av kvalitative så vel som kvantitative metoder (14, 23).
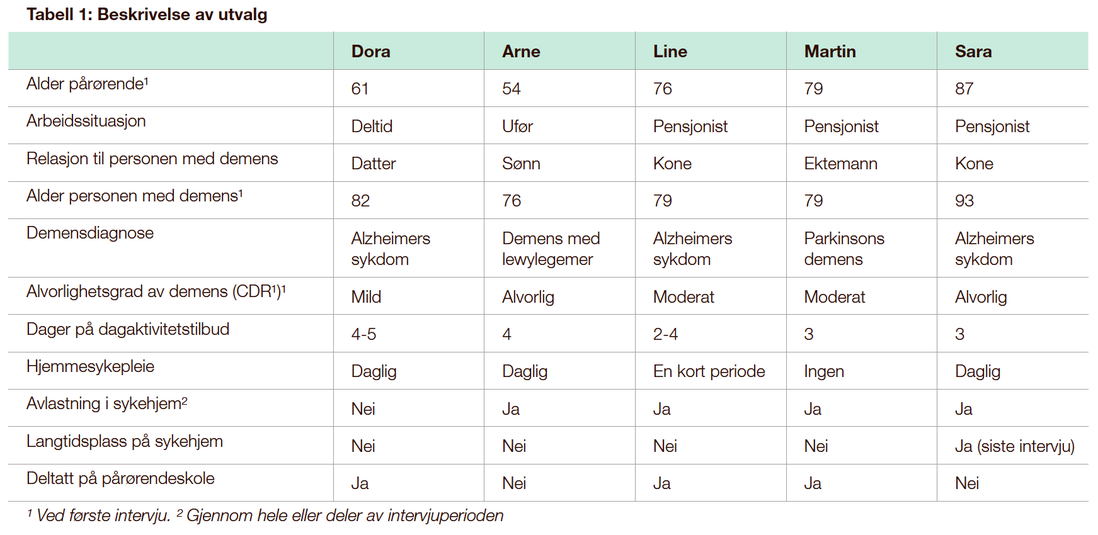
Alle tre ektefellene bodde sammen med personen med demens. De to voksne barna bodde ikke sammen med sin mor eller far med demens.
Intervjuene
Pårørende ble intervjuet «ansikt-til-ansikt» tre ganger over en toårsperiode. Intervjuene ble gjennomført av førsteforfatter og hadde en varighet på mellom 36 og 85 minutter. De fant sted i pårørendes hjem eller på dagaktivitetstilbudet til personen med demens. En semistrukturert intervjuguide ble brukt. I samtalene var pårørendes opplevelse av de helse- og omsorgstjenester de og deres far/mor/ektefelle mottok hovedtema. Eksempler på spørsmål fra intervjuguiden var: «Hvordan har du det som pårørende? Har situasjonen endret seg siden sist vi snakket sammen?» «Hvordan påvirker det din hverdag at dere nå mottar hjemmesykepleie/dagaktivitetstilbud/avlastning/sykehjem?» Og «Alt i alt, hva tenker du er viktig for at dere/du skal mestre den situasjonen dere/du er i?»
Analysen
Intervjuene ble tatt opp på bånd og transkribert. Intervjuene ble først analysert ved hjelp av narrativ analyse som har til hensikt å få fram hvordan personer skaper mening i situasjoner, sammenhenger, brudd og utvikling innad i hver enkeltes historie. De tre intervjuene fra hver pårørende ble satt sammen, kondensert og analysert under ett med den hensikt å få fram nevnte forhold. Den narrative analysen har til hensikt å få fram sentrale forhold og eventuell variasjon i materialet ved å kondensere de transkriberte intervjuene til fyldige casebeskrivelser av individuelle forløp med vekt på gode kontekst- og hendelsesforløpsbeskrivelser (21, 24). Disse beskrivelsene besto av et rikt materiale (3-6 sider) der pårørendes behov for og erfaringer med helse- og omsorgstjenester var et sentralt tema hos alle intervjupersonene gjennom hele tidsforløpet. For å få innsikt i variasjonen i erfaringene med helse- og omsorgstjenestene gjennom den toårsperioden deltakerne ble fulgt, ble beskrivelsene av opplevelsene med tildeling og koordinering av tjenester, hjemmesykepleie, pårørendeskole, dagaktivitetstilbud, avlastning på sykehjem og langtidsplass på sykehjem også sammenholdt «på tvers».
De tre forskerne/forfatterne deltok alle i analyseprosessen, og funnene ble diskutert gjentatte ganger i forskergruppen.
Etiske aspekter
Studien er godkjent av Regional etisk komité for medisinsk forskning i Sørøst-Norge (2013/1020). Etter å ha gitt skriftlig og muntlig informasjon om studien, ble pårørende spurt av lederne på dagaktivitetstilbudet om de ville delta i studien. De ga deretter skriftlig informert samtykke. Narrativene er anonymisert og deltakerne er gitt fiktive navn.
Empiriske funn
Beskrivelse av pårørende
Datteren Dora er i 60-årene. Hun har en datter, er singel, bor alene og har hele livet vært morens støtte og stått henne nær. Nå når moren har fått Alzheimers sykdom, har hun også et sterkt ønske om å hjelpe henne. Moren er i en tidlig fase av demenssykdommen og bor alene i en trygdeleilighet på landet. De bor nær hverandre, har ofte kontakt og er mye sammen. I tidsperioden intervjuene foregår har moren dagaktivitetstilbud og daglig besøk av hjemmesykepleien. Dora har deltatt i pårørendeskole og i samtalegruppe for pårørende.
Sønnen Arne er i 50-årene. Han har hatt lite kontakt med faren som voksen, men etter at faren fikk demens med lewylegemer har han søkt hjelp og støtte hos sine tre barn. Arne er gift og bor i en by et par mil unna faren og er ukentlig på besøk hos ham. Han fungerer som det faren kaller «daglig leder» og koordinator mellom søsknene, og holder kontakt med tjenestene faren mottar fra kommunen. Faren bor alene i en omsorgsbolig, han har vært på korttidsopphold på sykehjem og har dagaktivitetstilbud. I tillegg har han hjemmesykepleie daglig. På slutten av intervjuperioden søker de om fast plass på sykehjemmet for faren.
Kona Line er i 70-årene. Hun og mannen har vært gift i nærmere 60 år og har hatt et nært og godt ekteskap. De bor nå i en leilighet i et lite kommunesenter. De har hele livet vært svært aktive både i jobb og fritid. Da mannen fikk Alzheimers sykdom, var det selvsagt for Line å ta over organiseringen av hverdagen og etter hvert gi mannen omfattende omsorg og stell. Paret har to voksne barn som Line støtter seg til, men de er ikke direkte involvert i foreldrenes hverdagsliv. Mannen har dagaktivitetstilbud, og Line har deltatt på pårørendeskole. Ekteparet ønsker ikke hjemmesykepleie, men tar etter hvert imot tilbud om avlastningsopphold på sykehjemmet.
Kona Sara er over 80 år, og hun og mannen har vært gift i over 60 år. Mannen har Alzheimers sykdom. De har alltid stått sammen og hjulpet hverandre – både i arbeid og fritid. De bor nå i en leilighet i utkanten av en by. Paret har tre voksne sønner som er en viktig støtte for Sara. Mannen har dagaktivitetstilbud og hjemmesykepleie. Etter hvert får mannen avlastningsopphold, og ved siste intervju har mannen langtidsplass på sykehjemmet.
Ektemannen Martin og kona er i 70-årene og har vært gift siden ungdommen. De bor i en enebolig som ligger landlig til. Kona har Parkinsons sykdom med demens. Paret har to voksne barn som de har god kontakt med. Under intervjuperioden er konas demensutvikling relativt stabil. Ved oppstart av intervjuene har Martin vært på pårørendeskole, og kona har dagaktivitetstilbud. I tillegg har ektemannen avlastning ved at kona er på sykehjem to uker hver sjette uke gjennom hele intervjuperioden.
De pårørendes erfaringer
Vi har her presentert og sammenholdt pårørendes beskrivelser av hvordan de opplevde de ulike tjenestetilbudene, erfart i lys av sin livssituasjon. Ved starten av intervjuperioden hadde, som nevnt, alle dagaktivitetstilbud og alle fikk erfaring med minst to ulike tjenestetilbud i løpet av intervjuperioden (se tabell 1). Samordning av tjenester er omtalt i avsnittet om tildeling og koordinering av tjenester.
Tildeling og koordinering av tjenester
Pårørende hadde ulik erfaring med hvordan de ble møtt av kommunen når de henvendte seg dit for å få hjelp. Fire pårørende ble i hovedsak møtt av fagpersoner som veiledet dem om hvilke tjenester som var aktuelle og som støttet dem i selve søknadsprosessen. Ektefellen Martin sa det slik:
«Jeg snakket med en demenskoordinator. (…) Hun anbefalte meg å søke om dagaktivitetstilbud. (…) Etter hvert kom kommunen med tilbud om rullerende avlastning. (…) Så kommunen har støttet opp veldig, veldig bra» (Martin).
Det å orientere seg om kommunens tilbud og gi informasjon eller begrunne sine behov overfor flere ansatte i kommunen, kunne være en merbelastning for deltakerne. Å oppleve at ansatte i ulike roller samarbeidet, var en avlastning.
Med unntak av kona Sara, opplevde alle pårørende at søknadsprosesser gikk raskt, at det var lite byråkrati og at deres behov ble forstått og møtt. Line trengte hjelp i forbindelse med at hun skulle ta en operasjon:
«Jeg spurte om jeg kunne få litt hjelp av hjemmesykepleien, og dagen etter det kom det en demenssykepleier som hjalp oss å fylle ut noen skjemaer og søke om plass på dagaktivitetstilbudet. (…) Så fikk jeg svar med en gang!» (Line).
For Line og Sara, som begge slet med egne helseproblemer, var det å be om hjelp fra kommunen en barriere. De ønsket å hjelpe sine ektefeller så lenge som mulig, og det gikk etter hvert ut over egne behov. Møtet med hjelpeapparatet opplevdes derfor som ekstra belastende for Sara da hun etter å ha stått på dag og natt for ektemannen i en lang periode, kontaktet kommunen for å be om avlastning. Der møtte hun et lite brukervennlig skjemavelde og uklare retningslinjer for hvordan en skulle søke om hjelp. Sara brukte mye krefter på å få til et samarbeid med mannens fastlege. Det var vanskelig å få snakke med legen uten å bestille time til ektemannen, som ikke ville til legen. Det var mannen som var legens pasient, og ektefellen fikk ingen legitim rolle utenom ham.
At én person i kommunen har ansvar og tar tak i deres behov, ble verdsatt av alle de pårørende. Dette skjedde gjerne ved et møte med en demenskoordinator, lederen ved dagaktivitetstilbudet eller noen fra demensteamet. Denne personen kunne også gi støtte utenom søknadsprosessene. For datteren Dora var samtaler med demensteamet viktig for å mestre pårørenderollen. Hun hadde alltid vært en støtte for moren og hadde høye forventninger til seg selv som omsorgsperson, men følte etter hvert at hun ikke strakk til. Etter samtale med demensteamet endret hun måten hun tenkte på:
«Etter den samtalen begynte jeg å ta mer hensyn til meg selv. (…) At jeg må greie å finne ut hva som er nok for meg. (…) Det handler jo om å gi seg tillatelse til å ikke ha dårlig samvittighet.» (Dora).
Hjemmesykepleie
Med unntak av ektemannen Martin, hadde alle erfaring med hjemmesykepleien, men her var erfaringene ulike. Barna opplevde hjelpen fra hjemmesykepleien som udelt positiv. Datter Dora bodde cirka en mil unna moren, og det å vite at hjemmesykepleien var innom hver morgen, ga henne trygghet gjennom noen å dele ansvaret med. For sønnen Arne betydde hjelp fra hjemmesykepleien færre telefoner både på dag- og nattestid. Etter hvert som Arnes far ble sykere, var han helt avhengig av hjelp fra hjemmesykepleien:
«Han kan stå midt på stuegulvet og klarer ikke å sette seg. (…) Og han klarer ikke å ta av og på seg klær. Hjemmesykepleien har hjulpet han ganske lenge med toalettbesøk og sånn.» (Arne).
Fysisk avstand gjorde at de voksne barna ikke opplevde tjenestene på nært hold. De hadde hovedsakelig en positiv opplevelse av hjelpen fra hjemmesykepleien og at de hadde noen å dele ansvaret med. Konene i studien hadde mer delte erfaringer med hjemmesykepleien. I tett samliv så de behovet for rask hjelp. De kunne blant annet ikke la være å hjelpe ektemennene på toalettet eller med å skifte en full bleie, i påvente av at hjemmesykepleien skulle komme. Om morgenen kunne det være vanskelig å vente på hjelp, fordi personen med demens sto opp før hjemmesykepleien kom. Sara sa det slik:
«Hvis han ikke skal på dagtilbudet, så kommer de ikke så tidlig. (…) Da tar jeg på ham en pyjamas og så sitter han i den, men hvis bleia er helt våt, er det krise. Da må jeg vaske ham nedentil for å få ham opp først.» (Sara).
Hjelp fra hjemmesykepleien og når hjelpen kom, påvirket også ektefellenes egne vaner og frihet. For Sara betød det at hun måtte stå tidlig opp, noe som var slitsomt fordi hun måtte hjelpe mannen mye om nettene. Line hadde takket nei til tilbud om hjemmesykepleie. I den fasen av sykdommen ektemannen var, mente hun at hjemmesykepleien ikke kunne være til hjelp.
«Hva skal hjemmesykepleien gjøre? Når skal de komme? Han flyr på do hele ettermiddagen og kvelden. (…) Han hadde fått tilbud om en dusj i uka, det holder ikke, det er helt håpløst. (…) Jeg dusjer ham hver kveld. (…) Du kan ikke la en voksen mann gå rundt med en full bleie.» (Line).
Konene erfarte at hjemmesykepleiens besøk var lite tilpasset de akutte og vedvarende behovene for hjelp som ektefellene hadde.
Pårørendeskole
Deltakerne hadde ulik erfaring med pårørendeskoler. Ektemann Martin og datter Dora syntes pårørendeskolen var lærerik, men Dora ønsket det hadde vært mer tid til å prate med andre pårørende. Hun ble derfor glad da hun fikk tilbud om samtalegrupper for pårørende i etterkant av pårørendeskolen. For kona Line, som var på pårørendeskole kort tid etter at ektemannen hadde fått demensdiagnosen, ble ikke dette noen god erfaring: «Det ble litt nedtur det for meg. For der hørte jeg om alt som kunne skje, og om alle de tilfellene hvor folk var vrange og sinna.» (Line).
Line var tydelig på at hun ikke var klar for å få informasjon om hvor ille sykdommen kunne bli og ta del i andres negative erfaringer. Hun skjøv dette foran seg, ville bevare håpet og tenkte at hun fikk ta det som det kom. Senere i forløpet fortalte Line at det hun fikk innblikk i på pårørendeskolen, også dessverre ble relevant for dem.
Dagaktivitetstilbud
Alle de pårørende hadde positive erfaringer med dagaktivitetstilbud. For barna ga dagaktivitetstilbudet økt trygghet for at moren eller faren fikk dekket behov for ernæring, aktivitet og sosialt fellesskap. I tillegg ga det dem mindre dårlig samvittighet og avlastning fra samvær og bistand til foreldrene: «Når hun er der, da vet jeg at hun har det bra. (…) Hvis hun ikke hadde hatt det, da måtte jo vi andre trådt til mye, mye mer enn det vi gjør.» For sønnen Arne førte dagaktivitetstilbudet til færre telefonoppringninger.
Alle pårørende var opptatt av kvaliteten på dagaktivitetstilbudet og at deres ektefelle, mor eller far skulle trives der. Det var avgjørende for at de skulle oppleve tilbudet som avlastende. Kvalitet handlet blant annet om at personalet var engasjert i jobben sin og at de tilrettela for den enkeltes behov. Line mente denne tilretteleggingen kunne vært bedre. Mannen er glad i friluftsliv og savner slike aktiviteter: «Han blir litt lei av å kaste ballong til hverandre (…). Hvis det regner eller hvis det er glatt eller hvis det er kaldt, da er de inne.»
For ektefellene ga dagaktivitetstilbudet handlefrihet på en mer avgjørende måte enn det ga for barna. Tilbudet ga dem mer tid til å dekke egne behov, uten å være bekymret eller ha dårlig samvittighet. Pårørende mente dagaktivitetstilbudet hadde betydning også utover den tiden de var der. Arne mener at tilbudet til faren betød at han klarte dagliglivet bedre og kunne bli boende i omsorgsboligen lenger.
Ektefellene uttrykte i større grad enn barna at de var slitne og kunne bli irritable og sinte. Dagaktivitetstilbudet var en pause fra omsorgen og fra hverandre, og førte til færre konfrontasjoner på hjemmebane.
Avlastningsopphold på sykehjem
Med unntak av datteren Dora, hadde alle pårørende erfaring med avlastningsopphold på sykehjem. Å søke om avlastning var en stor barriere for Line og Sara. Både i forkant og under avlastningsoppholdene slet de med ambivalens og dårlig samvittighet. De var usikre på om de kvalifiserte til å få avlastning, og de følte at de sviktet mennene sine ved å sende dem bort mot deres egen vilje. Begge hadde vært gift i cirka 60 år og hadde vært lite borte fra mennene sine tidligere. Første gang Line fikk avlastning til sin mann satt hun hjemme og gråt i to dager før hun torde ringe og høre hvordan det gikk. Personalet fortalte at det gikk bra med mannen hennes. Da slappet Line av og fikk endelig sovet ut. Denne erfaringen førte til at hun videre søkte om 14 dagers rullerende avlastning.
For Sara var det særlig omsorgsarbeidet om natten som slet henne ut, men tanken på å «sende mannen fra seg» var vanskelig:
«Jeg syntes det var så fælt, for vi har bestandig vært sammen. (…) Jeg gikk hele uka før og grua meg og hadde magesmerter hele tiden når han var der, for jeg var så spent på hvordan det gikk med han.» (Sara).
Vi ser hvordan pårørendes avgjørelse om å skulle ta imot avlastning ble påvirket både av deres psykisk og fysisk helse. Etter hvert som mannen til Sara ble betydelig dårligere, økte behovet for avlastning ytterligere, særlig på grunn av inkontinensproblemene. For begge konene var det vanskelig «å gi slipp på» mennene sine. De var bekymret for at personalet ikke ville følge godt nok opp på sykehjemmet og ivareta ektefellens selvprestasjon og verdighet.
«Jeg hadde sendt med syv trøyer, syv t-skjorter, masse bukser, men de hadde ikke skiftet noe særlig på ham. (…) At han er ordentlig i tøyet, det betyr veldig mye for meg.» (Line).
Alle ektefellene var bekymret for at mannen/kona skulle bli passivisert i løpet av avlastningsoppholdet. De opplevde at det var lite aktivitet på sykehjemmet og at ektefellene i stor grad ble overlatt til seg selv. Kona til Martin ga tydelig utrykk for at hun kjedet seg, så Martin var glad for at hun fikk fortsette på dagaktivitetstilbudet også når hun var på avlastningsopphold. For konene var triste omgivelser og lite aktivitet på sykehjemmet noe som forsterket deres dårlig samvittighet.
Langtidsplass på sykehjem
Flere pårørende hadde snakket med sine ektefeller eller foreldre med demens om det å komme på sykehjem. Noen opplevde dette temaet som vanskelig å snakke om, andre opplevde det som greit å ta opp spørsmålet. Etter hvert som demenssykdommen til Arnes far utviklet seg, ble han usikker på om faren fortsatt hadde utbytte av dagaktivitetstilbudet, eller om de heller burde søkt om plass på sykehjemmet. Faren var blitt mer passiv og mestret ikke de samme aktivitetene i dagtilbudet som tidligere, men sønnen var bekymret for at han skulle bli passivisert på sykehjemmet. Det bekymret også sønnen at faren ikke var så sosial og at det kunne bli en utfordring å ha andre tett innpå seg. I samråd med hjemmesykepleien ble det likevel søkt sykehjemsplass.
Et mulig behov for sykehjem var noe Line lenge skjøv foran seg. Etter hvert som ektemannen ble dårligere, kom han selv inn på dette temaet. Han ba om at han ikke måtte «bli sendt» på sykehjem. Selv om Line benektet overfor mannen at sykehjem kunne bli aktuelt, begynte hun etter hvert selv å tenke på dette. Samtidig meldte frykten for å bli alene seg:
«Selv om dette her er slitsomt, så er han her. (…) Ja, det er godt at han er her. Ellers så hadde jo jeg blitt helt alene. (…) Jeg må ha ham her. Vi har jo levd sammen i så mange år.» (Line).
Det var vanskelig for Line å tenke seg at mannen vil bli så syk at han måtte flytte til sykehjem. Dagene var fylt med omsorgen for mannen, og hun var bekymret for at dagene ville bli lange om han flyttet. Mannen til Sara ble også etter hvert dårligere, og hun slet selv med sviktende helse. Hun begynte derfor å tenke på flytting til sykehjem for mannen, men var redd for at han skulle føle seg sviktet. Støtten fra familien og helsepersonell var viktig i denne fasen:
«Hvis jeg vet at han har det bra, er trygg der, det er det jeg tenker på, at han ikke føler seg sviktet. Men de (personalet) sier at han er fornøyd når han er der (på avlastning), så jeg må stole på det.» (Sara).
I det siste intervjuet hadde mannen fått fast plass på sykehjem. Sara var glad for det, men syntes det var deprimerende å besøke mannen fordi pasientene satt på rad og rekke langs veggen og sov. Hun gråt da hun kom hjem. Hun var redd for at mannen følte seg ensom og forlatt. «Betjeningen, de ser ut som de har det så travelt. (…) De ser liksom ikke på ham. (…) De kunne jo prøve å prate med dem, da.» Sara opplevde også at personalet ikke ivaretok mannens vaner og stil. En gang hun kom dit hadde han vært hos frisøren og blitt «snauklipt». Han må være i seng før halv ni, og personalet kler ham i joggebukser i stedet for de klærne han vanligvis bruker. Hun hadde prøvd å snakke med personalet om dette, men synes det er vanskelig å finne en anledning til slike samtaler. Hun var også bekymret fordi mannen flere ganger hadde «stukket av» fra avdelingen.
Selv om Sara var helt utslitt da mannen fikk sykehjemsplass, slet hun med følelsen av å ikke ha strukket til og at hun hadde sviktet han:
«Etter å ha vært der på besøk en dag, så tenkte jeg: skulle jeg hatt han hjemme lenger? Skal jeg ta han hjem og prøve? Men, jeg kan jo ikke, jeg klarer det ikke, jeg vet jo at jeg ikke klarer det. (…) Men jeg trenger å føle meg trygg for at han ikke sitter der og føler seg forlatt.» (Sara).
Å bestemme at ektefellen skal flytte permanent på sykehjem, oppleves som en meget drastisk avgjørelse.
Diskusjon
Behovet for kontakt med godt kvalifisert personale som møtte pårørendes individuelle behov, startet allerede ved første henvendelse til kommunen. Dette var starten på et langvarig samarbeid mellom de pårørende og helse- og omsorgspersonell. Med unntak av én deltaker, opplevde de pårørende at deres behov ble tatt på alvor, at de fikk tilstrekkelig informasjon om tjenestetilbudet og at deres individuelle behov ble ivaretatt. De pårørende møtte en fagperson som tok ansvar og hjalp dem å søke om tjenester. Dette førte til at de fikk rask og god hjelp – ofte i form av dagaktivitetstilbud som første tjeneste.
Disse erfaringene samsvarer med resultatene i en stor nordisk studie (25) som viste at det å ha en navngitt kontaktperson med kunnskap om tjenester og erfaring i personsentrert omsorg, minsker barrierene for å få tilbud om og å ta imot hjelp. Kontaktpersonen bør være lett å få tak i og samarbeide tett med aktuelle samarbeidspartnere i kommune- og spesialisthelsetjenesten. En av de pårørende i vår studie opplevde å bli sendt rundt i systemet da familien ønsket å søke om flere tjenester. De fikk ulike beskjeder og måtte selv skrive ut og fylle ut søknadsskjemaet. Dette opplevdes som frustrerende og unødig komplisert, i og med at kommunen allerede kjente til deres situasjon og behov.
Forskning viser at hjemmesykepleiens ansvar og oppgaver har endret seg i løpet av de siste tiårene (26). Ansatte i hjemmesykepleien har fått økt ansvar for å organisere og koordinere helsetjenester til alvorlig syke pasienter. Disse oppgavene har skapt et økt behov for samarbeids- og koordineringskompetanse, noe ansatte i hjemmesykepleien ikke nødvendigvis har. Mange pårørende kan da oppleve at tjenestene er dårlig koordinert (26). I vår studie var det overveiende positive erfaringer knyttet til tildeling, kontinuitet og koordinering av tjenester. Det kan handle om at i disse kommunene ble flere fulgt tett opp av en demenskoordinator eller lederen på dagaktivitetstilbudene, og at disse fagpersonene har stillinger eller roller som tilrettelegger bedre for koordinering av tjenestene enn stillingene til ansatte i hjemmesykepleien. Funnene kan også være et uttrykk for at det er store ulikheter mellom kommunene på dette området.
Alle pårørende i studien hadde vært i omsorgsrollen over lang tid og tilhørte gruppen pårørende som er spesielt utsatt for helsesvikt. De bør ifølge Nasjonal veileder om pårørende derfor få tilbud om støtte og avlastning for å forebygge utbrenthet og fremme helse (12). En tidligere norsk studie viste at avlastning i sykehjem i hovedsak gis til pårørende som bor sammen med personen med demens (27). I vår studie fikk både ektefeller og voksne barn tilbud om avlastning i form av sykehjemsopphold for deres ektefelle eller forelder.
Konene i studien beskrev en ambivalens knyttet til å ta imot avlastning, en slik ambivalens snakket ikke ektemannen om. Ambivalensen handlet blant annet om sterke relasjonelle bånd, bekymring for at ektemannen skulle føle seg sviktet og om han ville få «god nok» omsorg. Samtidig var de tydelige på at de trengte litt fri for å kunne ivareta egne behov og være gode omsorgsgivere. En review-artikkel viser at kjønn og relasjon innvirker på pårørendes opplevelse av situasjonen og deres evne og mulighet til å gi omsorg (9). Kvinner, både ektefeller og døtre, kan oppleve høyere grad av byrde i pårørenderollen enn ektemenn og sønner (28). De kan også være mindre tilfredse med situasjonen (2). Ut fra hvordan konene i vår studie beskrev det å ta imot avlastning, samsvarer dette med funnene i tidligere studier. Det å få avlastning var godt, men følelsesmessig vanskelig. Å flytte ektefellen ut av hjemmet, om det så er i perioder, innleder og signaliserer slutten på et langt samliv. Det kan oppleves som et svik mot alt paret har hatt sammen, og rokke ved ektefelles selvbilde som kjærlig og omsorgsfull. Avskjedsprosessen kan ta lang tid og ha mange faser. Studien viste at det første avlastningsoppholdet var mest krevende. Når konene erfarte at det gikk bra med ektemannen på sykehjemmet, ble de tryggere og kunne søke om jevnlig avlastning. God støtte og bekreftelse fra helsepersonell, venner og familie var viktig i denne prosessen.
Dagaktivitetstilbudet var den tjenesten pårørende var mest fornøyd med. Med noen unntak mente de at denne tjenesten hadde god kvalitet. Til forskjell fra avlastningsopphold i sykehjem, var dagaktivitetstilbudet et sted der personen med demens trivdes godt. Tidligere forskning viser at trivsel har stor betydning for at tjenestene til personer med demens skal bli brukt (4). Selv om mannen til Line ikke alltid var fornøyd med aktivitetene på dagaktivitetstilbudet, ville han dit. Han hadde gode relasjoner til de ansatte, opplevde å bli sett og verdsatt, og ville ikke skuffe dem ved ikke å møte opp. Nettopp god relasjon til de ansatte er vektlagt som avgjørende for trivsel i dagtilbud tilrettelagt for personer med demens (29, 30).
At pårørende var fornøyd med dagaktivitetstilbudet, kan ha sammenheng med at dette tilbudet dekket en rekke behov både til personen med demens og til de pårørende. Forskning viser at dette henger sammen (14, 31). Hvis en person med demens har udekkede behov, vil det gjerne ha negativ innvirkning på pårørendes livskvalitet. En studie fra 2018 viser at jo flere udekkede behov personen med demens har, jo dårligere er livskvaliteten til pårørende. Personen med demens og pårørende var enige om at noen å være sammen med, aktiviteter på dagtid og informasjon, var de behovene som hyppigst var udekkede (32). Dette bekrefter at helse- og omsorgstjenester som bidrar til sosialt samvær og aktivitet for personen med demens, kan ha positiv innvirkning på pårørendes livskvalitet.
Tre av de pårørende hadde deltatt på pårørendeskoler. For ektemann Martin og datter Dora var det en lærerik og positiv opplevelse, men slik ble det ikke for kona Line. Den negative opplevelsen kan handle om tidspunktet hun var på pårørendeskolen, at det var for tidlig i forløpet og at temaene dermed opplevdes som irrelevante og skremmende. Det kan også handle om hennes personlige mestringsstil, som blant annet handlet om å «ta en dag av gangen» og forsøke å holde fast på at sykdommen ikke ville ramme mannen hennes like hardt som andre. Med en slik mestringsstil kan informasjon om progresjon og framtidige utfordringer virke destruktiv og demotiverende, at håpet om ei god framtid til tross for sykdommen blir knust. Denne opplevelsen viser også betydningen av «rett informasjon til rett tid», og at helse- og omsorgspersonell må vise følsomhet for hva den enkelte trenger på ulike tidspunkter. Slik følsomhet må opparbeides gjennom tillit og kjennskap til den pårørende. Kanskje er heller ikke pårørendeskoler noe alle har nytte eller glede av. Personlig invitasjon med god informasjon om hva pårørendeskolen er, kan derfor være viktig for at pårørende skal kunne takke ja eller nei basert på hva de har behov for og hva som passer dem. For noen kan individuelle samtaler kanskje være et bedre tilbud for å dekke pårørendes behov for informasjon og støtte.
Funnene i studien viser at pårørende hadde ulik erfaring med i hvilken grad hjemmesykepleien dekket deres behov. En vesentlig faktor her var om pårørende bodde sammen med personen med demens eller ikke. Slik hjemmesykepleien er organisert, innebar det uforutsigbarhet og venting for pasient og pårørende i studien. Hjelpen kom ikke alltid når pasienten trengte den, for eksempel ved behov for toalettbesøk. Resultatet ble at ektefellene måtte trå til, også om de egentlig ikke hadde helse til det.
En kartleggingsstudie i Norge fra 2015 viste at på det tidspunktet personen får demensdiagnosen, gir pårørende i gjennomsnitt 60 til 85 timer hjelp i måneden, mens rett før innleggelse på sykehjem øker pårørendehjelpen til rundt 160 timer i måneden. Dette står i kontrast til hjelpen fra det offentlige, der det kun er en liten økning i ressursbruk rett forut for sykehjemsinnflytting (3). Funnene i vår studie viser at ektefellenes mest krevende omsorgsutfordringer er knyttet til inkontinensproblemer. Ektefellen med demens kan ikke vente til hjemmesykepleien kommer med å stå opp om morgenen, gå på do eller få skiftet bleie. Studien kan på den måten bidra til å forklare den lave ressursbruken av offentlige ressurser i denne fasen. For barna i studien var det annerledes. For dem ga hjemmesykepleien trygghet om at noen jevnlig var innom mor eller far, og de opplevde ikke de akutte daglige behovene slik som ektefellene gjorde.
For konene i studien var det å søke om fast sykehjemsplass er vanskelig prosess. De følte at de sviktet mennene sine og opplevde at personalet på sykehjemmet ikke ivaretok mennenes interesser og identitet. Det var sårt å ikke skulle ha dagliglivet sammen, og de følte seg alene når mannen ikke lenger bodde hjemme. Dette bekreftes gjennom tidligere studier, som viser at ektefeller og samboende kan oppleve at det å høre sammen som et par blir truet når den ene får demens (33). Konene tok helst avgjørelsen om å søke om sykehjemsplass med ektemannens stilltiende samtykke. Støtten fra barn, fastlege og ansatte i helse- og omsorgstjenesten var viktig for dem i denne prosessen. Barna i studien hadde en mer praktisk tilnærming til flytting til sykehjem. «Hvis det ikke går hjemme lenger, må vi søke om sykehjem».
Når ektefellen flytter på sykehjem, blir den daglige omsorgen overlatt til personalet på sykehjemmet. Studien viser at dette nødvendigvis ikke bare er en lettelse, men også en bekymring for ektefellene. Konene opplevde at ansatte på sykehjemmet tok andre valg i omsorgen enn de selv ville gjort. At ektemannens identitet, interesser og stil skulle bli ivaretatt var viktig for konene, noe de forsøkte å tilrettelegge for. Likevel opplevde de i liten grad å bli hørt, eller at ønskene ble tatt på alvor. De fant at det var mye passivitet på sykehjemmene, og at ektefellene ikke ble sett som individer. Disse funnene peker mot at den individuelle tilretteleggingen og kvaliteten på omsorgen i sykehjem kan bli langt bedre.
Metodiske overveielser
Studien er en longitudinell intervjustudie der individuelle dybdeintervjuer er brukt for å innhente kunnskap om fem pårørendes erfaringer gjennom to år av et demensforløp. Studien har få deltakere, som i utgangspunktet ble rekruttert gjennom å delta i en studie som undersøkte deres erfaringer ved bruk av dagaktivitetstilbud.
Studien gir inngående informasjon om de pårørendes personlige overveielser og erfaringer knyttet til å be om og ta imot hjelp over tid. De omfattende intervjuene gir dybdeinnsikt i de pårørendes individuelle erfaringer gjennom kontakten og samarbeidet med kommunens helse- og omsorgstjenester. Som i alle kvalitative studier kan ikke funnene generaliseres i statistisk forstand. Studien gir likevel innsikt i disse fem pårørendes beskrivelser av hvordan ulike forhold og erfaringer virker sammen på komplekse måter og preger deres erfaringer med de helse- og omsorgstjenestene de mottok.
Konklusjon
Studien viser hvordan pårørendes opplevelser av og behov for helse- og omsorgstjenester kan være ulike. Behovene kan påvirkes av samspillet i familien, pårørendes egen helse og/eller ved at demenssykdommen forverrer seg. Pårørende kan ha varierende opplevelse av kvalitet, individuell tilrettelegging og fleksibilitet i tjenestene til personer med demens og pårørende. Å søke om og å ta imot tjenester er en prosess over tid, der pårørende kan trenge økende individuell hjelp og støtte fra kvalifisert helse- og omsorgspersonalet. Hjemmesykepleie kan gi trygghet og opplevelse av delt ansvar, særlig for voksne barn. For ektefeller som lever sammen, kan bistand fra hjemmesykepleien oppleves som utilstrekkelig og lite individuelt tilpasset, særlig ved umiddelbare behov og ved alvorlig grad av demens. Deltakelse på pårørendeskoler kan oppleves ulikt og passer ikke nødvendigvis for alle. Det kan ha sammenheng med når i demensforløpet pårørende deltar, om de ønsker informasjon om sykdomsutviklingen og i hvilken grad de ønsker å ta del i andres erfaringer. Pårørende kan oppleve at dagaktivitetstilbud har høy kvalitet og gir god avlastning, mens avlastningsopphold og langtidsplass på sykehjem kan ha forbedringspotensialer knyttet til individuell tilrettelegging og fleksibilitet. Denne mangelen på kvalitet kan forsterkes av ektefellenes, særlig konenes, følelsesmessige utfordringer ved å ta imot slike tjenester.
Referanser
- Huang SS, Lee MC, Liao YC, Wang WF, Lai TJ. Caregiver burden associated with behavioral and psychological symptoms of dementia (BPSD) in Taiwanese elderly. Archives of gerontology and geriatrics. 2012;55(1):55-9.
- WHO. Dementia. A public health priority. United Kindom: Wold Health Organization 2012.
- Vossius C, Selbæk G, Ydstebø AE, Benth JS, Godager G, et al. Ressursbruk og sykdomsforløp ved demens (REDIC) kortversjon. Ottestad: Alderspsykiatrisk forskningssenter Sykehuset Innlandet, Regionalt kompetansesenter for eldremedisin og samhandling i Helse Vest (SESAM); 2015.
- Livingston G, Sommerlad A, Orgeta V, Costafreda SG, Huntley J, Ames D, et al. Dementia prevention, intervention, and care. The Lancet. 2017.
- Thyrian JR, Winter P, Eichler T, Reimann M, Wucherer D, et al. Relatives’ burden of caring for people screened positive for dementia in primary care : Results of the DelpHi study. Zeitschrift fur Gerontologie und Geriatrie. 2016.
- Ory MG, Hoffman RR, 3rd, Yee JL, Tennstedt S, Schulz R. Prevalence and impact of caregiving: a detailed comparison between dementia and nondementia caregivers. The Gerontologist. 1999;39(2):177-85.
- Balla S, Simoncini M, Giacometti I, Magnano A, Leotta D, et al. The daily center care on impact of family burden. Archives of gerontology and geriatrics. 2007;44 Suppl 1:55-9.
- Schulz R, Beach SR. Caregiving as a risk factor for mortality: the Caregiver Health Effects Study. Journal of the American Medical Association. 1999; 282:2215–9.
- Etters L, Goodall D, Harrison BE. Caregiver burden among dementia patient caregivers: a review of the litterature. J Am Acad Nurse Pract. 2008;20(8):423-8.
- Akkerman RL, Ostwald SK. Reducing anxiety in Alzheimer’s disease family caregivers: the effectiveness of a nine-week cognitive-behavioral intervention. American Journal of Alzheimers’s Disease and Other Dementias. 2004;19:117–23.
- Cuijpers P. Depressive disorders in caregivers of dementia patients: a systematic review. Aging and Mental Health. 2005;9:325–30.
- Helsedirektoratet. Veileder om pårørende i helse- og omsorgstjenesten IS-2587. Oslo: Helsedirektoratet; 2017.
- Tretteteig S, Vatne S, Rokstad AMM. The influence of day care centres for people with dementia on family caregivers: an integrative review of the literature. Aging and Mental Health. 2015.
- Tretteteig S, Vatne S, Rokstad AMM. The influence of day care centres designed for people with dementia on family caregivers – a qualitative study. BMC Geriatr. 2017;17(1):5.
- Vandepitte S, Van Den Noortgate N, Putman K, Verhaeghe S, Verdonck C, Annemans L. Effectiveness of respite care in supporting informal caregivers of persons with dementia: a systematic review. International journal of geriatric psychiatry. 2016;31(12):1277-88.
- Helse- og omsorgsdepartementet. Demensplan 2015 «Den gode dagen». Delplan til Omsorgsplan 2015. In: omsorgsdepartementet H-o, editor. Oslo 2007.
- Helse- og omsorgsdepartementet. Demensplan 2020. Et mer demensvennlig samfunn. In: omsorgsdepartementet H-o, editor. Oslo: Helse- og omsorgsdepartementet; 2015.
- Helse- og omsorgsdepartementet. Leve hele livet — En kvalitetsreform for eldre, Meld. St. 15 (2017–2018) In: HOD, editor. Oslo: Helse-og omsorgsdepartemenet; 2017.
- Helsedirektoratet. Nasjonal retningslinje for demens Oslo, Norway: Helsedirektoratet; 2017 [01.03.2019]. Available from: https://app.magicapp.org/app#/guideline/2273.
- Geertz C. The Interpretation of Cultures. New York: : Basic Books. Inc. ; 1973.
- Riessman CK. Narrative methods for the human sciences. Los Angeles :: Sage Publications; 2008. X, 251 s.: p.
- Flyvbjerg B. Five misunderstandings about case-study research. Qualitative Inquiry. 2006;12(no. 2):219-45.
- Rokstad AM, Halse I, Tretteteig S, Barca ML, Kirkevold Ø, McCabe L, et al. Effects and Costs of a Day Care Centre Program Designed for People with Dementia-A 24 Month Controlled Study. J Clinical Trials. 2014;4(4).
- Riessman CK. Narrative Analysis. In: Kelly N, Horrocks C, Milnes K, Roberts B, Robinson D. Narrative, Memory & Everyday Life. Huddersfield: University of Huddersfield; 2005. p. 1-7.
- Stephan A, Bieber A, Hopper L, Joyce R, Irving K, et al. Barriers and facilitators to the access to and use of formal dementia care: findings of a focus group study with people with dementia, informal carers and health and social care professionals in eight European countries. BMC Geriatr. 2018;18(1):131.
- Melby L, Obstfelder A, Helleso R. «We Tie Up the Loose Ends»: Homecare Nursing in a Changing Health Care Landscape. Global qualitative nursing research. 2018;5:2333393618816780.
- Jessen JT. Kommunale avlastningstilbud. Fra tradisjonelle tjenester til fleksible løsninger? Oslo: NOVA; 2014.
- Chappell NL, Dujela C, Smith A. Caregiver Well-Being: Intersections of Relationship and Gender. Research on aging. 2015;37(6):623-45.
- Strandenæsa MG, Lund A, Rokstad AMM. Experiences of attending day care services designed for people with dementia – a qualitative study with individual interviews. Aging and Ment Health. 2017.
- Rokstad A, Engedal K, Kirkevold O, Saltyte Benth J, Barca ML et. al. The association between attending specialized day care centers and the quality of life of people with dementia. International psychogeriatrics / IPA. 2017;29(4):627-36.
- Tretteteig S, Vatne S, Rokstad AMM. Meaning in family caregiving for people with dementia: a narrative study about relationships, values, and motivation, and how day care influences these factors. Journal of multidisciplinary healthcare. 2017;10:445-55.
- Kerpershoek L, de Vugt M, Wolfs C, Woods B, Jelley H, et al. Needs and quality of life of people with middle-stage dementia and their family carers from the European Actifcare study. When informal care alone may not suffice. Aging & mental health. 2018;22(7):897-902.
- Wadham O, Simpson J, Rust J, Murray C. Couples’ shared experiences of dementia: a meta-synthesis of the impact upon relationships and couplehood. Aging & mental health. 2016;20(5):463-73.



