Last ned artikkel
Hva er behandlingsforløp?
Pakkeforløp kan forstås som en standardisert mengde utredning, behandling, og annen oppfølging, som skal gis ved en spesifikk aktuell diagnose. Uttalte mål er: Nasjonal standardisering av psykisk helse, lik behandling på tvers av regioner og foretak, effektivisering gjennom at pasienter kommer raskere til behandling, og at pårørende sikres involvering (1). Standardisert tilnærming til kompliserte og individuelle fenomener som psykiske lidelser har vært kontroversielt, og har blitt debattert i en rekke fora den siste tiden (2). Tilhengerne har som uttalt mål at alle mennesker i Norge har rett på lik behandling, tilpasset den enkelte, noe som understrekes gjennom helseminister Bent Høies utsagn om at forløp er ment å behandle: «ikke likt, men like godt» (3). Parallelt med debatten har det foregått en utvikling og implementering av standardiserte utrednings- og behandlingsforløp på NKS Olaviken alderspsykiatriske sykehus. Behandlingsforløpene er mer fleksible og mindre diagnosespesifikke enn pakkeforløpene beskrevet over.
Behandlingsforløp Olaviken
Hovedmål for utvikling og implementering av reviderte behandlingsforløp i NKS Olaviken alderspsykiatriske sykehus er å utvikle og standardisere behandling samsvarende med Nasjonale retningslinjer og beste praksis innen fagfeltet alderspsykiatri. Behandlingsforløpene skal også aktivt medvirke til å oppfylle krav og forventninger fra regionale og sentrale helsemyndigheter.
I løpet av 2014-2015 ble det utarbeidet tre nye behandlingsforløp knyttet til de to lukkede postene ved sykehuset. Postene er spesialisert på utredning og behandling av pasienter med demens og utfordrende atferd og andre alvorlige psykiske lidelser.. Forløpene er rettet mot tre tenkte grupper av pasienter vi møter i klinikken: Demens med atferdsforstyrrelser og psykiske tilleggssymptomer, psykose, og stemningslidelser. Forløpene ble implementert i januar 2016 og er nå i en evalueringsfase.
Utviklingen er i tråd med Olavikens målsetninger om å være en sentral aktør i alderspsykiatrien, og en del av virksomhetens strategiplan. (4)
En prosess
Utviklingsprosessen har gått gradvis og har hatt et tverrfaglig fokus. To arbeidsgrupper på henholdsvis «holdninger og kultur i sykehusavdelingen» og «miljøterapi» startet opp høsten 2013. Arbeidsgruppene hadde representanter fra miljøpersonale fra sykehusets tre poster. Det ble underveis klart at det var nødvendig å inkludere behandlerne i det videre arbeid. Det ble derfor dannet en ny arbeidsgruppe høsten 2014 som bestod av psykologer, avdelingsoverlege, fagansvarlige sykepleiere og avdelingsleder. Gruppen konkluderte allerede på første møte at det var behov for å utvikle egne behandlingsforløp. Arbeidsgruppen har jobbet individuelt så vel som samlet, også på dagsamlinger. Arbeidsgruppen fikk hjelp av Nasjonalt senter for aldring og helse ved bibliotekar til å gjennomføre litteratursøk, og orienterte seg i forhold til kompetansesenter og nasjonale register i forhold til beste praksis på feltet. Arbeidet kulminerte i et todagers seminar hvor postene fikk innføring i gjennomføring av behandlingsforløpene i praksis.
Hva inneholder forløpene?
Miljøterapi er en sentral komponent i forløpene. Målet med miljøbehandling slik det brukes i forløpene er å skape betingelser som støtter opp under endring gjennom tilrettelegging av pasientens omgivelser. Miljøbehandling kan også forstås som en form for behandling som generelt tar sikte på å bedre pasientens kognitive, sosiale og praktiske ferdigheter, og som innebærer å bedre pasientens selvfølelse og opplevelse av mestring. Personalet har her en nøkkelrolle i å bygge relasjoner og skape en kultur som støtter, involverer, og verdsetter det enkelte menneske.
Den miljøterapeutiske profilen i forløpene er inspirert av Gundersons prinsipper for miljøterapi (5). Gundersons fem prinsipper beskriver helt sentrale prosesser i et terapeutisk miljø: Beskyttelse, støtte, struktur, engasjement og gyldiggjøring. De fem prinsippene bidrar til at man blir oppmerksom på pasientens behov og endring i behov i løpet av en sykehusinnleggelse. Et ideelt miljø vil ivareta alle disse fem funksjonene. Det vil bidra til kontinuitet i relasjonene og bidra til maksimal fleksibilitet i forhold til å imøtekomme det pasienten trenger til enhver tid. Man kan enkelt sagt forstå prosessene som en «stige» der de ulike prosessene velges avhengig av pasientens funksjonsnivå og endrer seg gjennom de ulike fasene av behandlingsforløpene. Det jobbes også med å innføre systematiske kognitiv- atferdsterapeutiske modeller inn i forløpene.
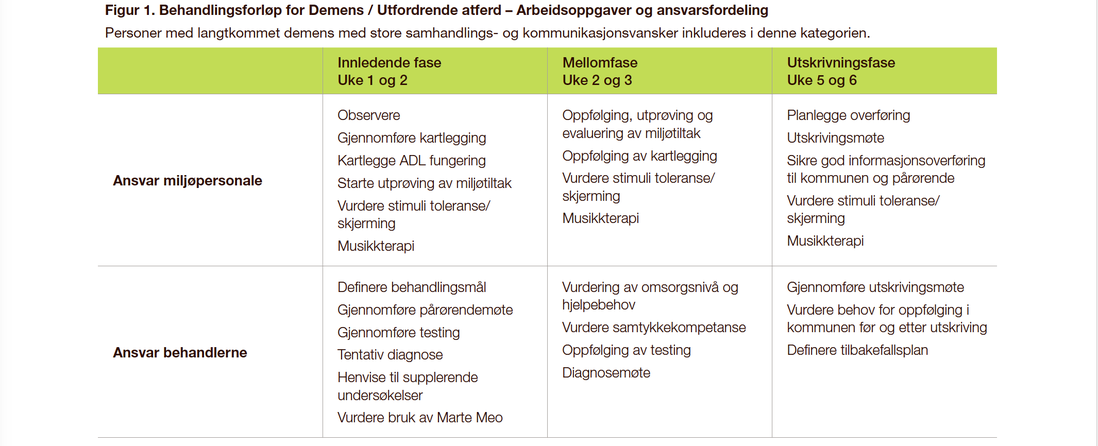
Behandlingsforløpene har et tverrfaglig fokus. Forløpene strekker seg over seks uker som er omtrent den gjennomsnittlige liggetiden på de aktuelle postene, men tilpasses den enkelte pasient. Det foreligger manual for alle forløpene i tillegg til detaljerte planer for hver uke. For alle tre forløpene har vi standardisert manualen med en innledende fase, en mellomfase, og en utskrivningsfase. Hver fase i manualen går over to uker. Vi har videreutviklet tidligere pasientpermer med sjekkliste for hver enkelt uke og innhold som gjenspeiler arbeidsoppgaver i det tverrfaglige teamet.
Fagansvarlig sykepleier og behandlingsansvarlig psykolog gjennomgår sjekklistene ved slutten av hver uke. Dette gjøres for å sikre kvalitet og progresjon i behandling og kartlegging. Slik sikres pasienter kontinuitet gjennom innleggelsen. Forløpene blir tilpasset en egen møtestruktur med klar rollefordeling og aktiv bruk av sjekkliste. De tre forløpene er tilpasset med tanke på behandling og utredning av den aktuelle pasientgruppen og sørger for at vi kommer i gang med tilpasset behandling og utredning fra dag en.
Det er faste møtepunkt med pårørende ved inn- og utskriving av pasient. Underveis i forløpet tilpasses oppfølging med pårørende etter behov. Pårørende med særlige belastninger får tilbud om oppfølging. Behandlingsforløpene beskriver også bruk av samarbeidsmøter med kommunene. I etterkant av implementering er det innført Pleie og Omsorgsmeldinger som elektronisk kommunikasjon mellom sykehus og pasientens bostedskommune, som sikrer kontinuerlig dialog og informasjonsflyt.
Ansvarsfordeling
En positiv effekt av forløpene er at de tydeliggjør hvem som skal gjøre hva i det tverrfaglige arbeidet. Tverrfaglig team i postene består av sykepleiere (mange med videreutdanning i geriatri eller psykiatri), vernepleiere, psykolog (spesialist), ergoterapeut, musikkterapeut, helsefagarbeidere, hjelpepleiere, lege og psykiater. Slik får pasientene faste avtaler rundt for eksempel behandlerkontakt. Sjekklisten er delt i to der ansvaret fordeles på behandler og miljøpersonale.
Listene brukes aktivt ved møter. Dette bidrar til å holde tråden i behandlingsforløpet og til oversikt og struktur på arbeidet gjennom å vise hva som er blitt gjort, og hva som gjenstår Slik effektiviseres arbeidet på postene. Det jobbes dermed mer strukturert, og miljøpersonalet har gitt tilbakemeldinger på at dette gjør deres jobb enklere og mer oversiktlig.
En veiledende behandlingsplan vil kun være et
utgangspunkt.
Tiltaksmøtene
Postene gjennomfører to tverrfaglige tiltaksmøter per uke. Hver pasient blir drøftet en gang per uke i disse møtene, eller oftere dersom det er behov. Til stede på tiltaksmøtene er hovedbehandler i posten som er psykolog(spesialist), sykepleier eller vernepleier fra posten, somatisk lege, psykiater og fagansvarlig sykepleier. Ergoterapeut og musikkterapeut deltar på bestilling eller etter behov.
Strukturen på møtene er som følger: Først gjennomgås tiltak som ble besluttet ved forrige tiltaksmøte, og det gjøres en gjennomgang for å sikre at vi har gjennomført det som ble vedtatt i forrige møte, samt at aktuelle punkter på sjekkliste er gjennomført. Så blir det gitt en oppsummering fra siste uke fra både miljøpersonale og fra behandlere, og aktuell kartlegging gjennomgås. Ut fra dette besluttes videre tiltak, både miljøtiltak, medikamentelle endringer, planlegging i forhold til utskriving og videre hjelpebehov.
I forkant av tiltaksmøtet har miljøpersonalet drøftet pasienten, slik at den som deltar i møtet kan formidle innspill fra hele miljøpersonalgruppen.
Aktuelle sjekklister tilhørende det behandlingsforløpet pasienten er i, inkludert kartlegging og tester, registreres i permen og informerer fortløpene. I etterkant av tiltaksmøtet blir det gitt en tilpasset gjennomgang av aktuelle behandlingsintervensjoner med den enkelte pasient, og pasientens egne innspill tas med i vurderingen av videre behandling.
Behandlingsplaner
På Olaviken får alle pasienter opprettet en egen behandlingsplan. Arbeidet med pasientens behandlingsplan påbegynnes så snart pasienten er innlagt. Behandlingsplanen inneholder mål for pasientens opphold, definerte problemstillinger og tiltak i forhold til problemstillingene. I det første tiltaksmøtet diskuteres behandlingsmål ut ifra aktuell bestilling og situasjon, samt pasienten og pårørendes egne ønsker. Målene blir styrende for hva som blir vektlagt i behandlingsplanen.
I tillegg til at behandlingsplanene journalføres, finnes også et eksemplar på fremsiden av pasientens perm, lett tilgjengelig for alle som skal ha noe med pasienten å gjøre. Det er rutine på at den som har ansvar for pasienten på en vakt, alltid skal lese igjennom pasientens behandlingsplan på starten av vakten. Slik sikres det at pasienten blir møtt mest mulig likt og behandlingstiltak følges opp. Det er tenkt at tiltakene i behandlingsplanen også skal fungere der pasienten skal etter oppholdet på Olaviken, og behandlingsplanen er blant dokumentasjonen som følger med pasienten ved utskriving. Behandlingsplanen er gjennom forløpet under stadig revisjon for til enhver tid å være tilpasset pasientens behov på personlig og sosialt plan. Det er fokus på balanse mellom egen mestring, relasjonsbygging og behov som trenger å bli ivaretatt sammen med personalet. Behandlingsplanen brukes også som et helt sentralt verktøy ved overføring til kommunen, det være seg for hjemmesykepleie eller for sykehjem. Det er særlig viktig å påpeke at når man finner fram til virksomme tiltak kommuniseres disse ut og pasienten kan få tilpasset støtte ut fra de behov som har kommet fram gjennom utredning og behandling.
Det er planlagt å lage veiledende behandlingsplaner til de ulike behandlingsforløpene. Dette ønsker vi å gjøre både for å kvalitetssikre og strukturere miljøtiltakene, men også for å forenkle arbeidet for personale med ansvar for pasientene. En veiledende behandlingsplan vil kun være et utgangspunkt, og vil alltid måtte individuelt tilpasses den enkelte pasient, på samme måte som forløpene.
Forløp styrer hvilke kartleggingsskjema som brukes.
Kartlegging
En sentral målsetning med forløpene er å bruke etablerte standardiserte og validerte verktøy for å kartlegge pasienter gjennom behandlingen. Slik sikres god utredning og mål på effekt av iverksatte behandlingstiltak. Verktøyene som brukes finnes på nasjonale kompetansesenter som Aldring og helse og kvalitetsregistre (6-8). Kartlegging fokuserer på somatiske tilstander som smerte og pasientsikkerhet, pasientens tidligere livshistorie, ADL-funksjon, kognitiv funksjon, pårørendebelastning, og symptombelastning. Alle forløp har en standard utredning tilpasset psykose-, stemnings- eller demensproblematikk, i tillegg tilpasses kartlegging av den enkeltes behov, som for eksempel døgnkontinuerlig registrering av søvn eller nevropsykologisk testing.
Forløp styrer hvilke kartleggingsskjema som brukes. Dersom man har en demenssykdom vil symptommål tilpasset denne gruppen, som Cornell, brukes (9). Dersom pasienten har en relativt velbevart kognitiv funksjon vil heller kliniske intervjuer som Montgomery–Asberg Depression Rating Scale (MADRS) benyttes (10). Symptomer måles kontinuerlig gjennom fasene i forløpet. Slik kan tiltak tilpasses symptomtrykk. Vi er opptatt av å måle effekten av det vi gjør. Det er også tenkt at denne systematiske registreringen etter hvert kan inngå i kvalitetsregistre innen alderspsykiatrien.
Olaviken bruker også Marte Meo-metoden for å utrede utfordrende situasjoner i samspillet mellom pasienter og personale (11). Her filmes samhandling i situasjonen og videoopptak analyseres for å optimalisere samspillet med pasienten. Dette brukes internt og ved veiledning av kommunehelsetjenesten, også i forbindelse med utskriving av pasienten.
Det jobbes også med å kartlegge hvordan en innleggelse på Olaviken oppleves. Brukerundersøkelser i form av pasienterfaringsundersøkelser og pårørendeevaluering som fortløpende kan gi oss korreksjoner og på lengre sikt gi mer robuste data med hensyn til behandlingseffekt, er under utarbeidelse og vil legges til i forløpene.
Eksempler på kasus i psykoseforløp Erfaringsmessig har personer som utvikler psykose i eldre år ofte en paranoid psykose. Det innebærer ofte vrangforestillinger om at noen er ute etter å skade en gjennom forgiftning, stråling m.m. Dette er ofte svært plagsomt og skremmende for de som rammes, og for de som er rundt. Pasientene kan noen ganger ha hatt en annerledes personlighet eller fungering gjennom livet, som deretter utløses av belastning i eldre år.
Psykoseforløpet gjør at vi kommer i gang med kartlegging og møter pasienter på en tilpasset måte fra første dag av innleggelse. Det kan være viktig fordi personer med paranoide symptomer kan være svært redde. I en innledende fase vil tryggende tiltak og miljøtiltak som går på beskyttelse gjennom begrensing av stimuli, struktur i form av stabilisering av søvn og næringsinntak være viktig. Videre å bygge allianse og tillit i forhold til samarbeid om behandling. Tiltak og behandlingsplan tilpasset kartlegging som gjøres i denne fasen. Videre vil opplysninger og samarbeid med pårørende være viktig i denne fasen.
I mellomfasen vil tryggende, stabiliserende, og alliansebyggende tiltak forhåpentligvis ha båret frukter. Videre vil vi gjennom kartlegging være relativt sikre på at pasienten er i riktig forløp, og ha en oversikt over utløsende, opprettholdende og vedlikeholdende faktorer for psykosen, samt ressurser og beskyttende faktorer. Noen pasienter vil være i stand til å utforske egne symptomer. Medisinering, gjenopptaking av positive aktiviteter og mestring kan være sentrale tiltak i denne fasen. Nå kan man også begynne å se en symptomnedgang og begynne å tenke på utskriving og oppfølging.
I en avsluttende fase vil det være viktig å få på plass tiltak for pasienter når de skrives ut, og jobbe for å hindre tilbakefall. De kan også få en time i hånden til oppfølging i vår poliklinikk. Oppfølging av hjemmesykepleie kan være nødvendig. Meningsfylte dagaktiviteter kan også være viktig. Permisjon hvor man undersøker symptomtrykk hjemme gjøres også i denne fasen. Noen ganger kan det være nødvendig å skifte bosituasjon. Kartlegging i denne fasen vil forhåpentligvis gjenspeile bedring, og behandlingsplan/vurderinger overføres til samarbeidende organer ved utskrivelse.
Oppsummering
Samlet sett er forløpene mye av det som alltid har blitt gjort ved Olaviken. Prosessen har likevel bidratt til å gjøre mye implisitt praksis, eksplisitt. Dette har bidratt til en bevisstgjøring rundt hva vi faktisk gjør overfor pasienter. I utviklingen av behandlingsforløpene har vi jobbet for å kvalitetssikre og standardisere utredningen og behandlingen til pasientene. Vi opplever at behandlingsforløpene har bidratt til å synliggjøre de ulike faggruppers rolle. Vi har systematisert og videreutviklet vår eksisterende praksis i klinikken og samtidig fått en tydeligere fordeling av oppgaver og ansvar. Gjennom dette ønsker vi å sikre at pasienten får en utredning og behandling som er forankret i bestepraksis innen fagfeltet. Forløp kan bidra til at vi arbeider mer strukturert og effektivt, samt måler effekten av det som gjøres. De er slik med på å legge føringer for fremtidig kvalitetsutvikling på Olaviken.
Behandlingsforløpene er implementert og er for tiden under evaluering. Vi ser blant annet at det er behov for å videreutvikle det tverrfaglige samarbeidet. Miljøpersonale og behandlere skal sammen se på muligheter for å videreutvikle, ytterligere forbedre og kvalitetssikre utredningen og behandlingen. Vi er også i fred med å utvikle helhetlige behandlingsforløp for å sikre overgangene mellom kommune til poliklinikk, fra poliklinikk til sykehusavdeling og til slutt fra sykehusavdeling tilbake til kommune og eventuelt poliklinikk. Vi arbeider også med å videreutvikle våre ambulante tjenester knyttet til dette. Slik håper vi at pasienter sikres i sårbare faser og får best mulig behandling.
Referanser
-
1Krekling DV. Nå blir det pakkeforløp innen psykisk helse. NRK. http://www.nrk.no/norge/na-blir-det-pakkeforlop-innen-psykisk-helse-1.12493072 (30.04.2016)
-
2Vogt H. Samleside for debatten om pakkeforløp i psykiatri og rusomsorg. https://henrikvogt.com/2015/09/21/dette-er-en-samleside-for-debatten-om-pakkeforlop-i-psykiatri/ (22.05.16)
-
3Høie B. Ikke likt, men like godt. Morgenbladet. https://morgenbladet.no/2015/09/ikke-likt-men-godt (22.05.16)
-
4Strategi for NKS Olaviken alderspsykiatriske sykehus (2013-2016) http://www.olaviken.no/default.asp?k=2&id=4&aid=362 (24.092016)
-
5Gunderson JG. Psychiatry 1978; 41(4): 327-335.
-
6Aldring og Helse. Skalaer og tester alfabetisk http://www.aldringoghelse.no/?PageID=4342 (02.06.16)
-
7Norsk register for personer som utredes for kognitive symptomer i spesialisthelstjenesten (NorKog). Nasjonalt kompetansesenter for aldring og helse. Oslo universitetssykehus.
-
8Kvalitetsregister i Alderspsykiatri (KVALAP). Nasjonalt kompetansesenter for aldring og helse. Diakonhjemmet sykehus.
-
9Alexopoulos GS, Abrams RC, Young RC, Shamoian CA. Biological psychiatry 1988; 23(3): 271-284.
-
10Montgomery SA, Asberg M. British journal of psychiatry 1979; 134(4): 382-389.
-
11Alnes ER, Kirkevold M, Skovdal K. Journal of Research in Nursing 2011; 16: 415-432.